La stéatose hépatique (MASLD) : un problème en forte hausse aux États-Unis
La « fatty liver disease », aujourd’hui plus souvent appelée maladie du foie stéatosique associée à une dysfonction métabolique (MASLD), touche un nombre croissant d’adultes aux États-Unis. Les estimations récentes indiquent que jusqu’à 40 % (voire davantage) des adultes américains pourraient être concernés, un phénomène étroitement lié à la progression de l’obésité, du diabète de type 2 et d’autres troubles métaboliques. Le plus préoccupant : au début, la maladie peut évoluer sans symptômes évidents, ce qui permet à la graisse de s’accumuler dans le foie en silence.
Avec le temps, certaines personnes ressentent une fatigue persistante, un léger inconfort ou des changements subtils qu’elles attribuent au stress ou à l’âge. Pourtant, repérer ces signaux tôt est essentiel : des ajustements de mode de vie relativement simples peuvent soutenir efficacement la santé du foie. Voici 10 signes clés appuyés par des connaissances médicales, dont un signe souvent inattendu.
Pourquoi la MASLD devient plus fréquente — et pourquoi cela vous concerne
Ces dernières années, la MASLD s’est imposée comme l’une des causes majeures de problèmes hépatiques chroniques aux États-Unis. Les études rapportent une prévalence allant d’environ 25 % à plus de 40 % chez l’adulte, avec des projections qui anticipent une hausse continue portée par les facteurs métaboliques.
Le foie joue un rôle central : il transforme les nutriments, filtre certaines toxines et participe à la gestion de l’énergie. Lorsque trop de graisse s’y stocke, ces fonctions peuvent être perturbées progressivement. Au départ, la maladie reste souvent silencieuse, mais en avançant, elle peut favoriser l’inflammation et d’autres modifications plus sérieuses.
Des références médicales reconnues (notamment Mayo Clinic et Cleveland Clinic) soulignent que beaucoup de personnes découvrent le problème par hasard, lors d’un bilan montrant des enzymes hépatiques élevées ou d’une imagerie révélant une accumulation de graisse. Si vous avez 30, 40 ans ou plus et que vous vivez une fatigue durable ou des changements inexpliqués dans votre état général, cela peut s’inscrire dans un tableau métabolique plus large.
Une maladie « invisible » : pourquoi elle passe souvent inaperçue
L’un des aspects les plus difficiles de la MASLD est sa progression discrète. Vous pouvez enchaîner les journées, puis « tomber » en milieu d’après-midi, mettre cela sur le compte du sommeil, ou constater que vos vêtements ne tombent plus pareil sans changement alimentaire majeur.
La recherche indique que la fatigue concerne une proportion importante des personnes atteintes, avec un impact réel sur la qualité de vie. Comme le foie contribue à l’équilibre énergétique, même une perturbation modeste peut vous donner la sensation de ne pas être « comme d’habitude ». La bonne nouvelle : identifier tôt des indices facilite le dialogue avec les professionnels de santé.
Avant de poursuivre, posez-vous cette question : comment évaluez-vous votre niveau d’énergie par rapport à il y a 2 ou 3 ans ? Un simple constat d’évolution peut déjà orienter.

Signe n°1 : gêne persistante dans le haut de l’abdomen à droite
Un indice fréquent au début est une douleur sourde ou une sensation de pesanteur dans la partie supérieure droite de l’abdomen, là où se situe le foie. Cela peut ressembler à une indigestion légère, parfois plus marquée après les repas.
Selon des sources médicales, cette gêne peut être liée à une augmentation du volume du foie ou à une irritation de bas grade. Tout le monde ne la ressent pas, et lorsqu’elle existe, elle reste souvent discrète. Beaucoup expliquent l’avoir d’abord attribuée au stress, à la posture ou au rythme de vie.
Si cela vous parle, notez quand cela survient (après repas, le soir, à l’effort) : ces détails peuvent être utiles lors d’une consultation.
Signe n°2 : fatigue continue qui ne s’améliore pas avec le repos
Se sentir épuisé même après une nuit complète est l’un des symptômes les plus rapportés. Il ne s’agit pas d’un simple « coup de mou », mais d’une fatigue profonde qui peut affecter la concentration, l’humeur et la motivation.
Les spécialistes relient cela à la capacité diminuée du foie à réguler certains mécanismes énergétiques et à gérer efficacement diverses substances. De nombreuses personnes constatent que des changements de mode de vie contribuent progressivement à rétablir un meilleur équilibre.
Astuce simple : sur une semaine, évaluez votre fatigue sur 10 chaque jour. Si le score reste élevé, cela mérite d’être discuté.
Signe n°3 : baisse d’appétit ou satiété rapide
Certaines personnes remarquent qu’elles ont moins envie de manger, ou qu’elles se sentent rassasiées après de petites quantités. Cette évolution peut être liée à des changements dans les signaux de faim et la façon dont l’organisme gère les nutriments.
Souvent, ce n’est pas brutal ; ce sont plutôt l’entourage ou les habitudes de repas qui mettent la puce à l’oreille. Reconnaître ce signe comme un possible indice encourage à agir plus tôt.
Signe n°4 : variations de poids sans explication claire
Une perte de poids involontaire (ou parfois une prise de poids) peut apparaître sans cause évidente. Cela peut refléter des modifications métaboliques ou une diminution des apports liée à la baisse d’appétit.
Des ressources de santé fiables citent ces variations comme un signal d’alerte, surtout si elles s’ajoutent à d’autres symptômes. Surveillez la tendance sur plusieurs semaines plutôt qu’un chiffre isolé.

Signe n°5 : nausées ou troubles digestifs intermittents
Nausées, ballonnements, reflux ou inconfort digestif peuvent devenir plus fréquents. À des stades plus avancés, des perturbations liées à l’accumulation de certaines substances ou à la pression abdominale peuvent jouer un rôle.
Ce signe est souvent associé à d’autres plaintes digestives. Noter la fréquence et les circonstances (après certains aliments, à jeun, le soir) peut aider.
Signe n°6 : faiblesse musculaire générale ou baisse de force
Le sentiment que les tâches quotidiennes demandent davantage d’effort peut s’installer progressivement. Cette baisse de tonus peut être associée à des perturbations du métabolisme énergétique.
De nombreuses personnes décrivent une diminution graduelle de l’endurance. Reconnaître cette évolution tôt permet de demander une évaluation au bon moment.
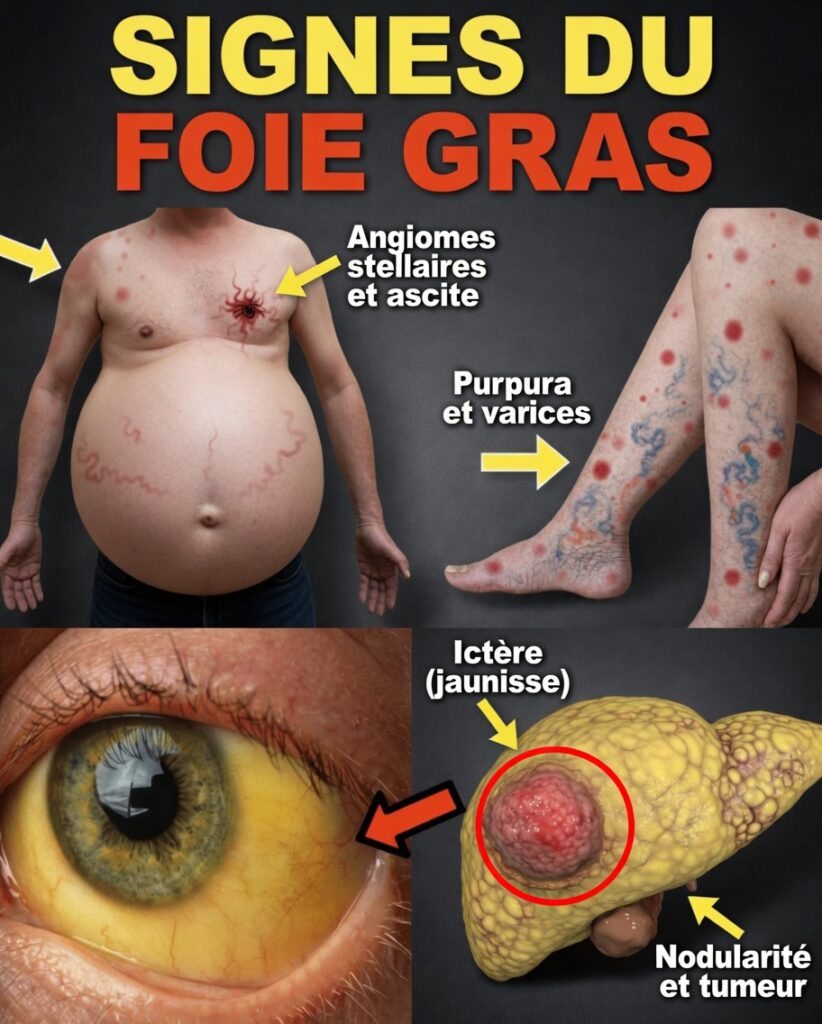
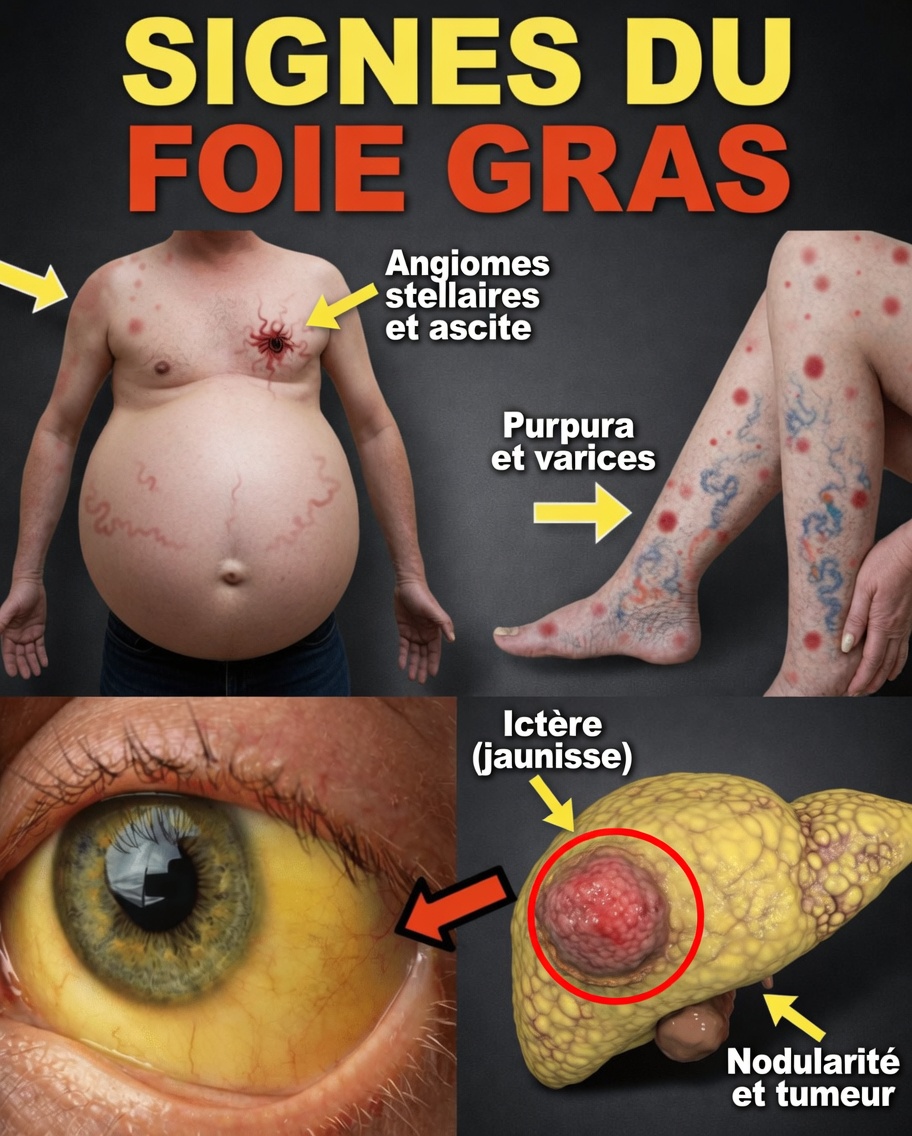
Signe n°7 : jaunissement de la peau ou du blanc des yeux (ictère)
Lorsque la maladie est plus avancée, une coloration jaunâtre de la peau ou des yeux peut signaler un problème de traitement de la bilirubine. C’est un signe plus net, qui nécessite une consultation médicale rapide.
Signe n°8 : urine foncée
Une urine plus sombre que d’habitude (parfois couleur thé ou orangée) peut refléter des changements liés à la bile. Ce signe apparaît souvent avec d’autres manifestations visibles et justifie une évaluation sans attendre.
Signe n°9 : gonflement des jambes ou de l’abdomen
La rétention d’eau, avec chevilles, jambes ou abdomen plus gonflés, peut survenir lorsque la fonction hépatique influence l’équilibre des fluides. C’est généralement plus fréquent à un stade avancé, et cela doit inciter à un bilan.
Signe n°10 : développement de tissu mammaire chez l’homme (gynécomastie)
Des déséquilibres hormonaux liés à une modification du traitement des œstrogènes peuvent entraîner une augmentation du tissu mammaire chez l’homme. Ce signe est moins fréquent, mais il est important, notamment dans les formes plus évoluées.

Récapitulatif rapide : les signes à comparer
-
Signes précoces (souvent discrets)
- Inconfort abdominal à droite
- Fatigue persistante
- Diminution de l’appétit / satiété rapide
- Variations de poids inexpliquées
-
Signes plus avancés
- Nausées et troubles digestifs plus fréquents
- Faiblesse / baisse de force
- Ictère (jaunisse)
- Urines foncées
- Gonflements (jambes, abdomen)
- Gynécomastie
Plus les signes sont nombreux ou s’aggravent, plus l’urgence d’une évaluation augmente. Un échange précoce avec un professionnel peut faire une vraie différence.
Mesures concrètes à appliquer dès aujourd’hui
Soutenir votre foie repose largement sur des habitudes régulières. Voici des actions basées sur des principes largement recommandés en santé métabolique :
- Privilégier des repas équilibrés avec légumes, fruits, céréales complètes et protéines maigres
- Bouger régulièrement, par exemple 30 minutes de marche la plupart des jours
- Réduire les aliments ultra-transformés, les sucres ajoutés et l’alcool en excès
- Boire suffisamment et, si nécessaire, viser une perte de poids progressive
- Planifier des bilans de routine, surtout en cas de surpoids, diabète ou facteurs métaboliques
Les améliorations les plus durables viennent souvent de petits changements constants. Après quelques semaines, observez ce qui évolue (énergie, digestion, sommeil).
Conclusion : reprendre la main sur sa santé hépatique
Identifier tôt des signes possibles de MASLD ouvre la porte à des actions de soutien efficaces. Avec des millions de personnes concernées, vous n’êtes pas seul — et la vigilance est déjà un premier pas puissant.
Si plusieurs signes vous parlent, l’étape la plus utile est de consulter un professionnel de santé pour une évaluation personnalisée et des examens adaptés.
FAQ
-
Quelle est la cause principale de la stéatose hépatique (MASLD) ?
Elle est le plus souvent associée à des facteurs métaboliques : excès de poids, résistance à l’insuline, glycémie élevée ou lipides élevés, plutôt qu’à l’alcool dans la majorité des cas. -
Peut-on détecter la MASLD tôt ?
Oui. Elle peut être repérée via des analyses sanguines (enzymes hépatiques), une échographie ou d’autres examens, souvent lors d’un suivi de routine, surtout s’il existe des facteurs de risque. -
Qui est le plus à risque ?
Les adultes avec obésité, diabète de type 2, cholestérol/triglycérides élevés ou troubles métaboliques ont un risque accru, même si la maladie peut toucher des profils variés.
Avertissement : cet article est fourni à titre informatif uniquement et ne remplace pas un avis médical professionnel. Consultez toujours un professionnel de santé pour un diagnostic et des recommandations adaptées à votre situation.