Beaucoup de personnes prennent des médicaments courants pour soulager un mal de tête, calmer des brûlures d’estomac ou traiter une infection, sans mesurer l’effet possible sur la santé rénale. Or, les données scientifiques montrent que les médicaments sont impliqués dans une part importante des cas d’insuffisance rénale aiguë : certaines estimations indiquent qu’ils pourraient contribuer à 20 % (ou plus) des épisodes survenant à l’hôpital. Le risque augmente souvent avec l’âge, la déshydratation ou la présence de maladies préexistantes — et ce qui semblait être un soulagement banal peut devenir, à la longue, une contrainte silencieuse pour les reins. La bonne nouvelle : une meilleure connaissance du sujet et l’accompagnement d’un professionnel réduisent nettement ces risques.
Dans cet article, vous découvrirez huit médicaments très utilisés associés à des préoccupations rénales, les mécanismes en cause (selon les connaissances établies), les signaux d’alerte à surveiller, ainsi que des mesures concrètes pour limiter les dommages. L’objectif : vous donner des repères clairs à discuter avec votre médecin ou votre pharmacien afin de protéger votre santé sur le long terme.

Pourquoi les reins sont particulièrement sensibles aux médicaments
Les reins filtrent le sang en continu : ils éliminent les déchets, régulent l’équilibre hydrique et participent à la stabilité de nombreux paramètres (sels minéraux, pression artérielle, etc.). De nombreux médicaments — et leurs métabolites — transitent par les reins, parfois à forte concentration, ce qui peut solliciter des structures très fines comme les vaisseaux et les tubules rénaux.
Les effets néphrotoxiques surviennent classiquement via plusieurs mécanismes :
- diminution du flux sanguin rénal (hypoperfusion),
- toxicité directe sur les cellules tubulaires,
- inflammation (par exemple néphrite interstitielle),
- aggravation d’un contexte de déshydratation.
Cette vulnérabilité est plus marquée chez les personnes âgées et chez celles qui présentent des facteurs comme hypertension artérielle, diabète, insuffisance cardiaque ou maladie rénale préexistante. Dans ces situations, même des médicaments en vente libre (OTC) peuvent poser problème en cas d’usage répété sans suivi.

1. AINS (anti-inflammatoires non stéroïdiens) : ibuprofène, naproxène…
Les AINS (comme l’ibuprofène et le naproxène) sont souvent utilisés contre la douleur et l’inflammation. Leur action repose notamment sur l’inhibition des prostaglandines, substances qui aident à maintenir un bon débit sanguin vers les reins — surtout lorsqu’on est en situation de stress (déshydratation, fièvre, effort, etc.).
Les études associent un usage prolongé ou à fortes doses d’AINS à un risque accru d’insuffisance rénale aiguë, en particulier si d’autres facteurs s’ajoutent (âge, déshydratation, médicaments associés). Des signes discrets peuvent apparaître progressivement :
- fatigue inhabituelle,
- gonflement (œdèmes),
- diminution du volume des urines.
Option généralement plus sûre à court terme : le paracétamol (acétaminophène) aux doses recommandées, après avis médical si vous avez des facteurs de risque.
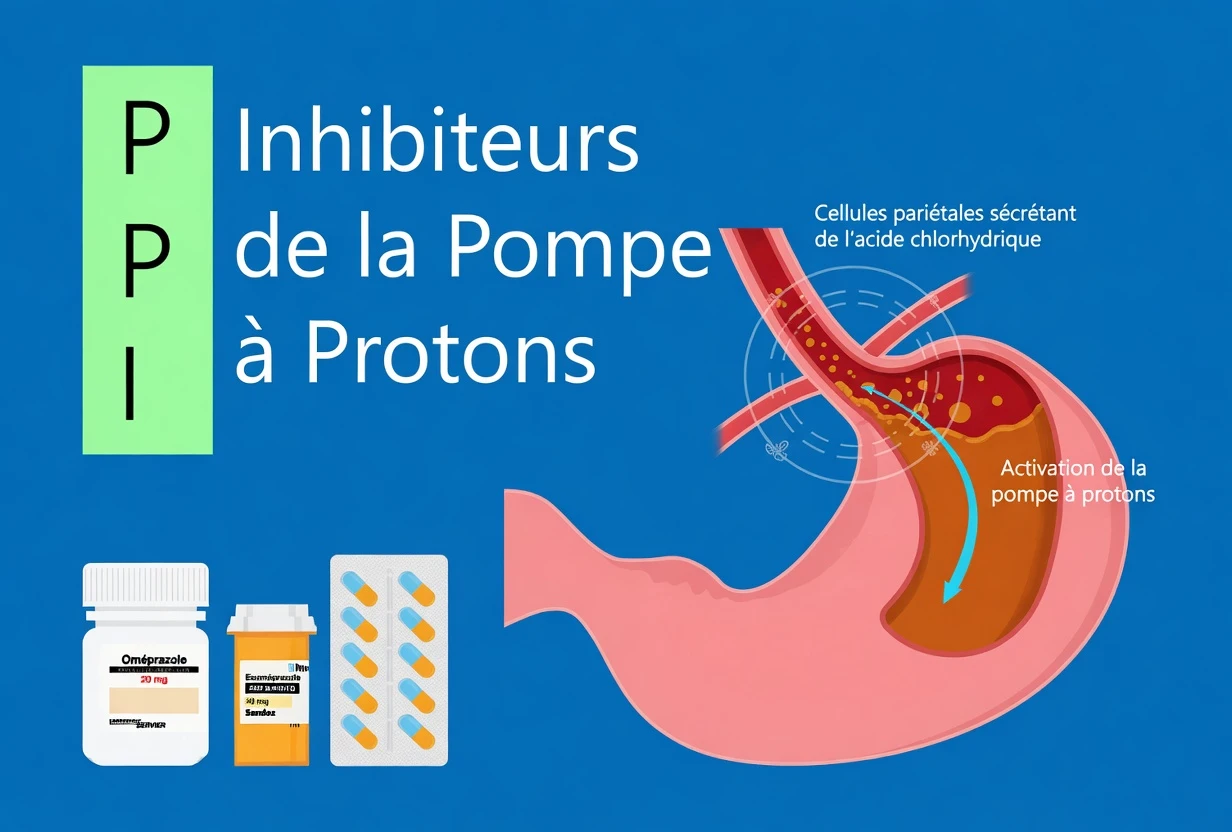
2. Inhibiteurs de la pompe à protons (IPP) : oméprazole, ésoméprazole…
Les IPP (ex. oméprazole, ésoméprazole) diminuent l’acidité gastrique et sont fréquemment prescrits pour le reflux et les brûlures d’estomac. Un usage au long cours a été associé, dans certaines études, à la néphrite interstitielle (inflammation du rein) et, chez certains patients, à une progression vers des troubles rénaux plus durables.
Les symptômes peuvent être peu spécifiques :
- fatigue inexpliquée,
- gonflements,
- sensation générale de malaise.
À envisager avec un professionnel :
- des anti-H2 (comme la famotidine) pour un usage ponctuel,
- des mesures d’hygiène de vie : repas plus petits, éviter de s’allonger juste après dîner, surélever la tête du lit.
3. Certains antibiotiques : aminoglycosides (gentamicine), vancomycine…
Certains antibiotiques puissants, essentiels contre des infections sévères (souvent en milieu hospitalier), peuvent s’accumuler dans les tubules rénaux et provoquer une toxicité directe. Le risque augmente avec :
- des doses élevées,
- une durée prolongée,
- certains contextes (réanimation, déshydratation, association médicamenteuse).
La prévention repose surtout sur :
- la surveillance biologique (créatinine, fonction rénale),
- l’adaptation des doses,
- le choix d’une alternative lorsque cela est possible.
4. IEC et ARA2 : lisinopril, losartan…
Les inhibiteurs de l’enzyme de conversion (IEC) et les antagonistes des récepteurs de l’angiotensine II (ARA2) sont des traitements majeurs de l’hypertension et peuvent protéger les reins dans plusieurs situations (notamment chez certains patients diabétiques). Cependant, ils peuvent parfois entraîner une baisse transitoire du débit de filtration, surtout en cas de :
- déshydratation,
- épisode intercurrent (vomissements, diarrhée, fièvre),
- combinaison avec d’autres médicaments influençant le rein.
Un suivi régulier par analyses sanguines permet généralement d’ajuster le traitement sans devoir l’arrêter.
5. Produits de contraste pour examens d’imagerie
Les produits de contraste iodés utilisés pour certains scanners (CT) ou angiographies peuvent, chez des personnes à risque, favoriser une atteinte rénale dite induite par le contraste, via des effets de vasoconstriction et des impacts directs sur les cellules rénales.
Mesures reconnues pour réduire le risque :
- hydratation avant et après l’examen,
- évaluation du risque (âge, diabète, maladie rénale, déshydratation),
- adaptation des protocoles d’imagerie si nécessaire.
6. Diurétiques : furosémide, hydrochlorothiazide…
Les diurétiques (« comprimés pour éliminer l’eau ») sont utiles contre l’œdème et l’hypertension. Toutefois, s’ils sont mal équilibrés ou surutilisés, ils peuvent provoquer une déshydratation et perturber l’équilibre des électrolytes, ce qui peut fragiliser la fonction rénale.
Bonnes pratiques :
- vérifier l’équilibre hydrique (apports/pertes),
- suivre les paramètres biologiques,
- ajuster la dose selon les objectifs cliniques (souvent indispensables, mais à gérer finement).
7. Certains antiviraux et agents de chimiothérapie
Certains traitements antiviraux et anticancéreux présentent un potentiel néphrotoxique plus élevé, notamment par atteinte tubulaire. Le risque dépend du protocole (dose, durée) et du terrain.
La réduction des complications passe par :
- une surveillance spécialisée,
- des mesures de soutien (hydratation, ajustements thérapeutiques),
- une évaluation bénéfice/risque individualisée.
8. Lithium (stabilisateur de l’humeur)
Le lithium, utilisé notamment dans le trouble bipolaire, nécessite un suivi attentif : un traitement au long cours peut altérer la capacité de concentration urinaire et entraîner des changements rénaux progressifs sur plusieurs années.
Mesures de sécurité importantes :
- analyses régulières (lithémie, fonction rénale),
- hydratation adéquate,
- réévaluation périodique du schéma thérapeutique.

Tableau synthétique : risques et alternatives courantes
- AINS | Risque plus élevé en usage prolongé | Paracétamol à doses limitées (si adapté)
- IPP | Risque modéré si utilisation prolongée | Anti-H2 ou changements d’habitudes
- Antibiotiques (certains) | Variable selon molécule/durée | Choix ciblé + monitoring
- Produits de contraste | Lié à la procédure | Protocoles d’hydratation et dépistage du risque
- Diurétiques | Risque lié à la déshydratation | Ajustement + suivi de l’équilibre hydrique
Pourquoi l’automédication augmente le danger
Sans encadrement, plusieurs problèmes deviennent plus probables :
- interactions entre médicaments,
- dosages inadaptés (trop, trop longtemps),
- banalisation de symptômes précoces.
Exemple classique : associer des AINS avec des diurétiques et/ou certains traitements de la tension peut accroître la vulnérabilité des reins, surtout en cas de déshydratation (chaleur, gastro-entérite, sport, fièvre).
Mesures concrètes pour protéger vos reins
- Faire l’inventaire de vos médicaments : notez tout (prescriptions, OTC, compléments) et revoyez la liste avec votre médecin/pharmacien au moins une fois par an, ou lors de tout ajout.
- Maintenir une bonne hydratation : buvez suffisamment, sauf contre-indication médicale (certaines maladies imposent une restriction hydrique).
- Surveiller les signes d’alerte : fatigue inhabituelle, gonflement des chevilles/jambes, baisse des urines, urines mousseuses, nausées inexpliquées — consultez rapidement.
- Contrôler régulièrement la fonction rénale : la créatinine et l’eGFR aident à détecter tôt une dégradation.
- Choisir prudemment pour douleur et reflux : privilégier le paracétamol à court terme si approprié, et tester d’abord des approches non médicamenteuses (chaleur locale, ajustements alimentaires, horaires de repas).
Conclusion
Comprendre l’impact potentiel des médicaments fréquents sur la fonction rénale permet de faire de meilleurs choix au quotidien. Des gestes simples — comme demander conseil avant un usage régulier et surveiller les symptômes — peuvent contribuer à préserver durablement votre santé.
FAQ
Quels sont les premiers signes d’une atteinte rénale liée aux médicaments ?
Les signaux possibles incluent une fatigue persistante, des œdèmes (mains, jambes, chevilles), des changements du volume ou de l’aspect des urines, ou des nausées sans cause évidente. Une évaluation médicale rapide est recommandée.
Tous les antidouleurs sont-ils mauvais pour les reins ?
Non. Le paracétamol est souvent considéré comme une option plus sûre que les AINS pour un usage court et à dose correcte, mais tout dépend de votre situation médicale et des doses utilisées.
Comment savoir si un médicament est compatible avec mes reins ?
Le plus fiable est de demander à votre médecin ou pharmacien, surtout si vous avez plus de 60 ans, du diabète, de l’hypertension, ou une maladie rénale. Ils peuvent évaluer l’ensemble de votre profil et de vos traitements.
Avertissement
Cet article a un but informatif et ne remplace pas un avis médical. Consultez un professionnel de santé pour des recommandations personnalisées sur les médicaments, la santé rénale ou tout symptôme. Ne commencez, n’arrêtez et ne modifiez aucun traitement sans avis professionnel.