Le cancer du col de l’utérus : pourquoi il passe encore trop souvent inaperçu
Le cancer du col de l’utérus touche toujours des milliers de femmes chaque année, en grande partie parce que les premiers changements peuvent être discrets et ignorés jusqu’à un stade plus avancé. D’après le National Cancer Institute, lorsqu’il est diagnostiqué tôt, le taux de survie relative à 5 ans peut atteindre 91 %. Malgré cela, beaucoup de femmes interprètent certains signaux comme de simples effets du stress, des hormones ou du rythme de vie, ce qui retarde parfois une consultation essentielle.
Dans cet article, vous trouverez les signes les plus importants cités par des sources fiables telles que l’American Cancer Society, la Mayo Clinic et le National Cancer Institute, ainsi que des mesures concrètes pour rester proactive et protéger votre santé. Lisez jusqu’au bout : un rappel clé pourrait faire une vraie différence pour votre bien-être.
Pourquoi le cancer du col est difficile à détecter au début
Le cancer du col de l’utérus se développe généralement lentement, parfois sur plusieurs années. Il est souvent associé à une infection persistante par certains types de papillomavirus humains (HPV) considérés à haut risque. Les spécialistes rappellent qu’environ 80 % des personnes sexuellement actives seront exposées au HPV au cours de leur vie, même si, dans la majorité des cas, l’infection disparaît spontanément. Lorsque le virus persiste, il peut provoquer des modifications cellulaires susceptibles d’évoluer si elles ne sont pas surveillées.
La difficulté principale est que les stades précoces entraînent fréquemment peu ou pas de symptômes, ce qui explique pourquoi la maladie est parfois qualifiée de « silencieuse ». Et lorsque des signes apparaissent enfin, ils peuvent ressembler à des problèmes courants : petites infections, dérèglements menstruels, irritations bénignes. Les travaux et recommandations relayés notamment par la Mayo Clinic soulignent que le dépistage régulier reste le moyen le plus fiable pour repérer des lésions précancéreuses avant l’apparition de symptômes. Cela dit, connaître les signaux potentiels aide à demander une évaluation plus tôt.
Passons maintenant aux signes que les professionnels de santé voient souvent minimisés.
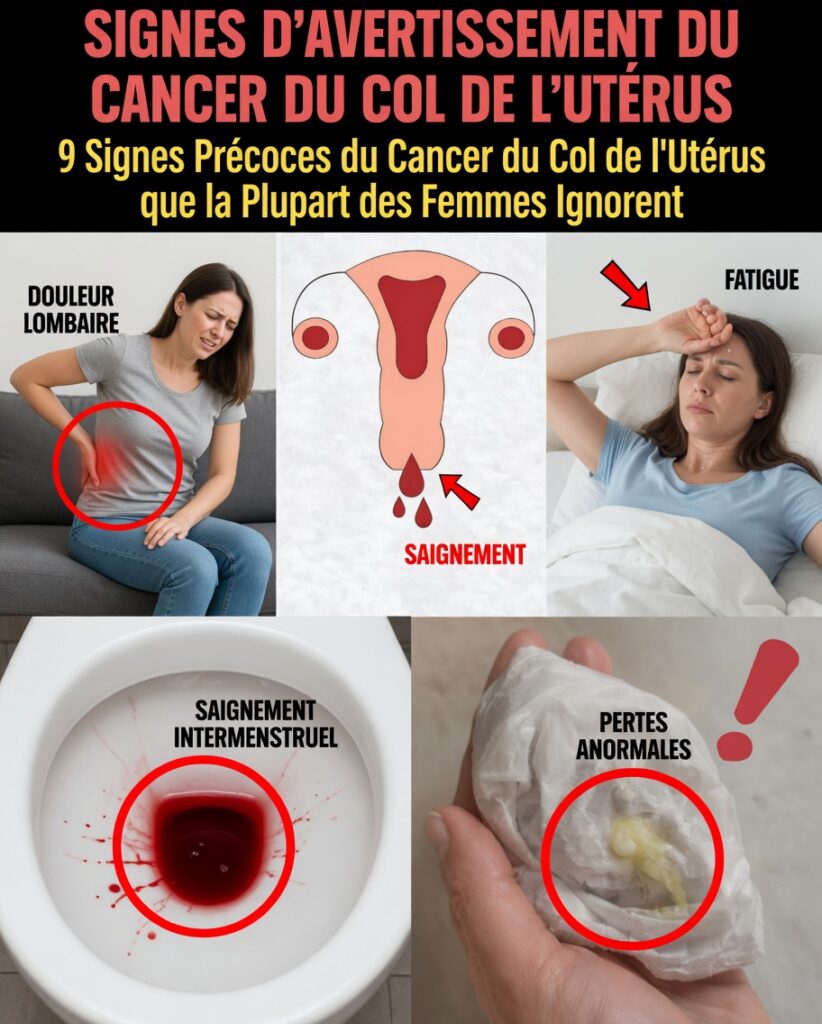
Signe n°1 : saignements vaginaux inhabituels (souvent le premier signal visible)
Selon l’American Cancer Society, les saignements anormaux figurent parmi les symptômes précoces les plus fréquemment rapportés. Ils peuvent se manifester par :
- Des spottings ou saignements entre les règles
- Des saignements après un rapport sexuel
- Des saignements après la ménopause
- Des règles plus abondantes ou plus longues que d’habitude
Ces épisodes peuvent s’expliquer par la présence de tissus anormaux au niveau du col, rendant certains petits vaisseaux sanguins plus fragiles et plus susceptibles de saigner au moindre frottement. Beaucoup de femmes attribuent d’abord cela à une variation hormonale ou à une irritation passagère, mais si le phénomène se répète, il mérite une attention réelle.
- Astuce utile : noter les dates, la durée et le contexte (rapport, milieu de cycle, etc.) dans un carnet ou une application peut faciliter l’échange avec un médecin.

Signe n°2 : pertes vaginales inhabituelles qui persistent
La Mayo Clinic mentionne également les changements de pertes vaginales comme un indice à prendre au sérieux. Des pertes « normales » sont souvent claires ou blanches, avec peu d’odeur. Les signaux plus préoccupants incluent :
- Des pertes très aqueuses ou en quantité inhabituelle
- Une couleur rosée, brune ou striée de sang
- Une odeur forte ou désagréable qui dure
Ces modifications peuvent être liées à une augmentation de la production de liquide ou à une altération des tissus. Si l’aspect ou l’odeur diffèrent nettement de votre profil habituel et que cela ne rentre pas dans l’ordre, mieux vaut le signaler.
- Auto-contrôle simple : toute modification qui dure plusieurs semaines mérite d’être observée et discutée.
Signe n°3 : douleurs persistantes dans le bassin ou le bas du dos
Une douleur sourde et continue dans le pelvis ou le bas du dos ne ressemble pas toujours à des crampes menstruelles habituelles ni à une simple fatigue musculaire. Des publications médicales en oncologie rapportent que ce type d’inconfort peut survenir lorsque des masses exercent une pression sur les tissus voisins ou certains nerfs.
Souvent, la douleur est tenace, et ne s’améliore pas vraiment avec le repos ou des mesures classiques. Il est fréquent de la mettre sur le compte de l’âge, de la posture ou du stress. Toutefois, lorsqu’elle s’ajoute à d’autres signes, une évaluation médicale devient importante.
Signe n°4 : douleur pendant ou après les rapports sexuels
Ce symptôme, appelé dyspareunie, est régulièrement cité dans les ressources de la Mayo Clinic. La douleur peut être profonde, vive ou ressentie comme une gêne inhabituelle, parfois accompagnée d’un léger saignement après le rapport.
La cause possible : un col plus fragile ou inflammé réagit davantage au contact. Si la sexualité devient inconfortable d’une manière nouvelle, il est utile de repérer :
- La fréquence du symptôme
- Le moment (pendant ou après)
- L’association éventuelle avec des spottings
Beaucoup de femmes l’expliquent par la lubrification, une position ou un changement hormonal, ce qui retarde parfois la discussion avec un professionnel.
Signe n°5 : fatigue inexpliquée qui ne s’améliore pas
La fatigue est l’un des symptômes les plus banalisés, car elle peut sembler compatible avec un emploi du temps chargé. Pourtant, le National Cancer Institute rappelle qu’une fatigue marquée est fréquente chez de nombreuses personnes atteintes de cancer, parfois en lien avec une perte de sang chronique pouvant conduire à une anémie.
Ici, il ne s’agit pas d’une simple baisse d’énergie : la fatigue est profonde, persistante, et ne correspond pas forcément à l’effort fourni. Si le repos ne change rien et que cela dure, il est pertinent de la considérer en même temps que les autres signes.

Signes n°6 à n°9 : autres changements à surveiller
Lorsque la maladie progresse, d’autres symptômes peuvent apparaître (et parfois plus tôt, surtout s’ils se combinent aux signes précédents) :
- Perte de poids sans raison apparente (par exemple plus de 4–5 kg sans changement d’alimentation ni d’activité)
- Gonflement ou douleur d’une ou des deux jambes (possible perturbation du drainage)
- Troubles urinaires : besoin fréquent, douleur, ou sang dans les urines
- Modifications du transit : constipation, selles plus fines, ou saignements rectaux
Ces manifestations peuvent être liées à une pression exercée sur des organes proches. De nombreux témoignages mettent en avant un point commun : ce n’est pas toujours un seul symptôme qui alerte, mais plutôt l’addition de signaux discrets.
Pour mieux différencier, voici un repère simple :
- Variations souvent bénignes : spotting isolé occasionnel, pertes claires sans odeur marquée, fatigue après quelques journées intenses
- Schémas qui doivent alerter : saignements anormaux répétés, pertes aqueuses/odorantes persistantes, douleurs profondes continues, épuisement durable sans amélioration
Comment agir concrètement pour rester proactive
Le dépistage précoce offre la meilleure chance d’identifier des changements avant qu’ils ne deviennent graves. Voici un plan d’action clair :
- Planifier les dépistages réguliers : en général, de 21 à 29 ans, un test Pap est recommandé tous les 3 ans ; de 30 à 65 ans, un dépistage combiné Pap + HPV tous les 5 ans (ou Pap seul tous les 3 ans) est souvent proposé selon les recommandations des grandes organisations de santé.
- Envisager la vaccination contre le HPV : elle aide fortement à prévenir les infections par les types de HPV les plus associés au cancer du col.
- Adopter des habitudes protectrices : éviter le tabac (facteur de risque), privilégier des pratiques sexuelles plus sûres, et signaler tout changement inhabituel à un professionnel de santé.
- Ne pas attendre : si plusieurs signes de cette liste sont présents, contactez un professionnel cette semaine, plutôt que de repousser au prochain rendez-vous de routine.
- Suivre vos symptômes : notez la date, l’intensité, la durée et les déclencheurs possibles pour une discussion médicale plus précise.
Agir tôt permet souvent de se sentir plus en contrôle et de gagner en sérénité.
Questions fréquentes (FAQ)
-
Qu’est-ce qui cause la majorité des cancers du col de l’utérus ?
La plupart des cas sont liés à une infection durable par des souches de HPV à haut risque. Le virus est très courant : il disparaît chez beaucoup de personnes, mais persiste chez certaines. -
À quelle fréquence faut-il faire un dépistage du cancer du col ?
En règle générale, un Pap test tous les 3 ans entre 21 et 29 ans, puis un co-test Pap + HPV tous les 5 ans (ou Pap seul tous les 3 ans) entre 30 et 65 ans. Votre situation personnelle peut modifier ces recommandations : discutez-en avec votre médecin. -
Peut-on prévenir le cancer du col de l’utérus ?
Oui, dans une large mesure : vaccination HPV, dépistage régulier pour détecter les lésions précancéreuses, et réduction des facteurs de risque (notamment le tabac). Les actions précoces ont un impact majeur.
Avis important
Ce contenu est fourni à titre informatif et ne remplace pas un avis médical, un diagnostic ou un traitement. Pour toute inquiétude ou symptôme, consultez un professionnel de santé qualifié.