Cancer du col de l’utérus : pourquoi il passe souvent inaperçu et quels signaux ne pas ignorer
Le cancer du col de l’utérus touche encore des milliers de femmes chaque année. Il peut évoluer discrètement, car les premiers changements provoquent souvent des signes faibles, intermittents et faciles à confondre avec le stress, les variations hormonales ou le vieillissement. Résultat : beaucoup minimisent ces indices, ce qui peut laisser la maladie progresser alors qu’une détection précoce améliore nettement les chances de prise en charge.
Selon le National Cancer Institute, lorsque le cancer est diagnostiqué à un stade localisé, le taux de survie relative à 5 ans peut atteindre 91 %. D’où l’importance du dépistage régulier et de l’attention portée aux messages du corps, car les symptômes deviennent parfois évidents seulement après une avancée de la maladie.
Vous avez remarqué de petites anomalies qui reviennent ? Voici les signes que des sources reconnues (American Cancer Society, Mayo Clinic, National Cancer Institute) décrivent comme fréquemment sous-estimés, ainsi que des actions simples pour mieux protéger votre santé.
Pourquoi le cancer du col peut rester « silencieux » pendant longtemps
Dans la majorité des cas, le cancer du col se développe lentement, sur plusieurs années. Il débute souvent par des modifications liées au papillomavirus humain (HPV), un virus très fréquent : environ 80 % des personnes sexuellement actives y sont exposées à un moment de leur vie.
Aux premiers stades, il n’y a parfois aucun symptôme marquant, ce qui explique sa réputation de maladie « silencieuse ». En parallèle, des causes banales (infection légère, période de périménopause, fatigue, rythme de vie) peuvent imiter ces signaux et retarder la consultation. Les données de santé publique soulignent pourtant qu’un dépistage régulier permet souvent d’identifier des lésions précancéreuses avant qu’elles ne deviennent invasives.
Bonne nouvelle : prévention + vigilance forment un duo très efficace.
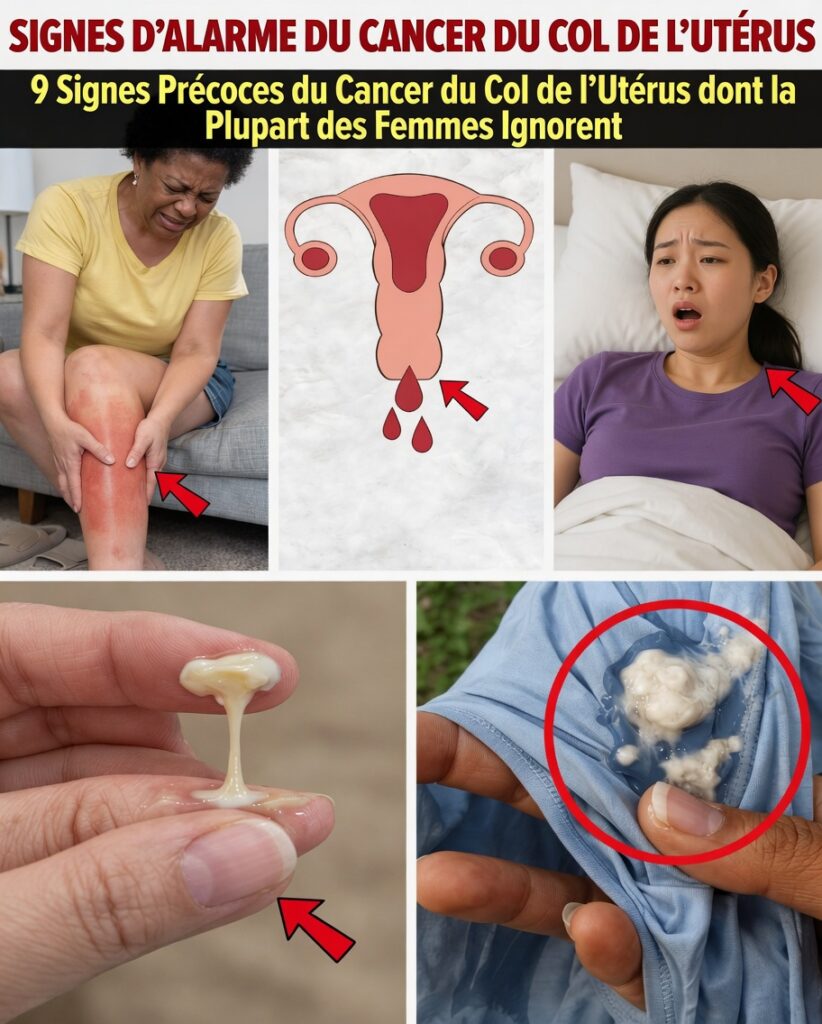
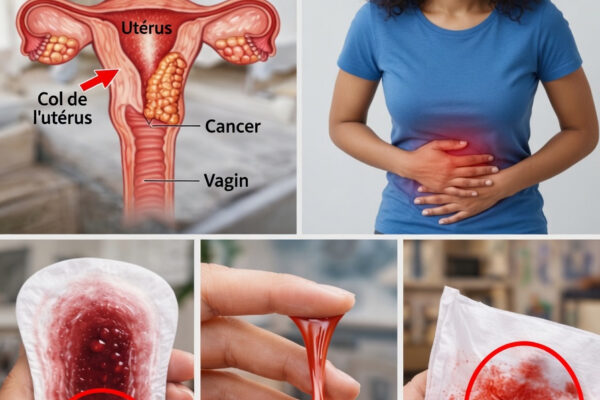
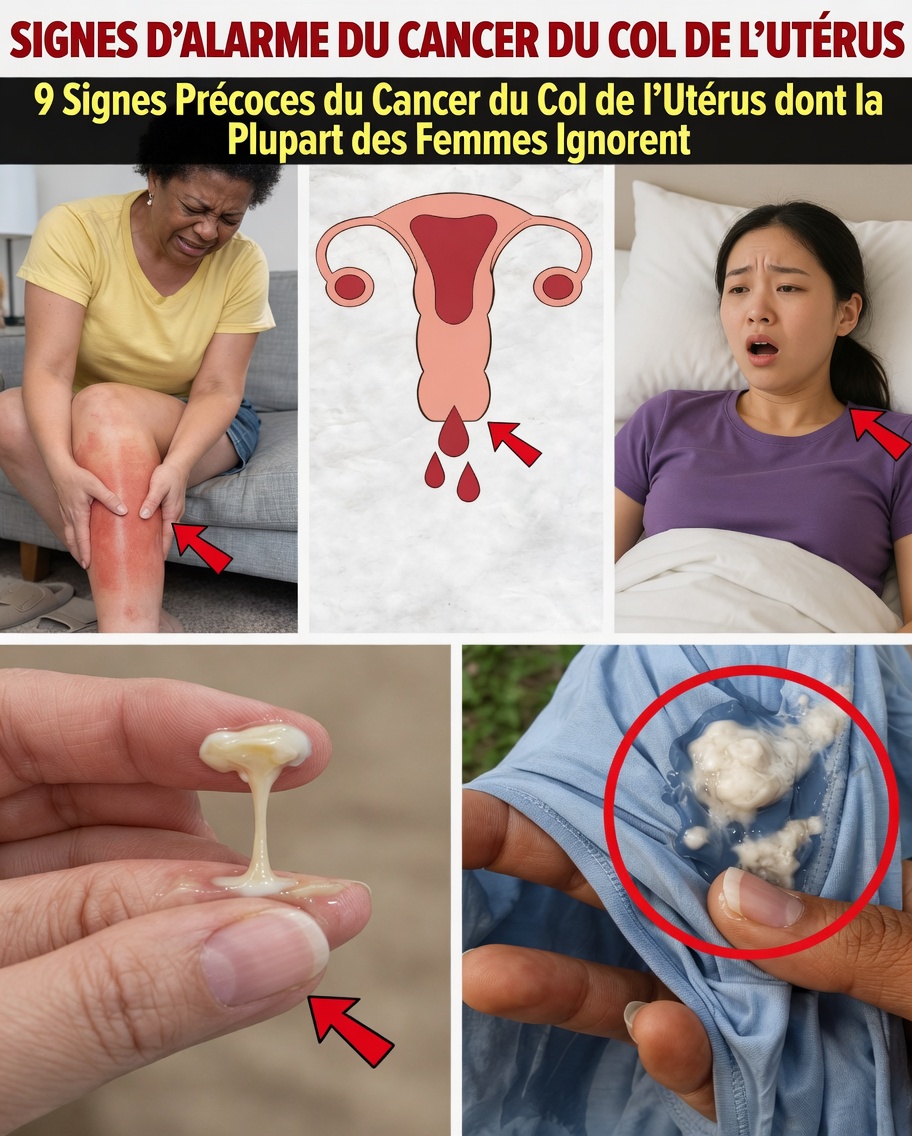
Signe n°1 : saignements vaginaux anormaux (souvent le premier indice visible)
Parmi les alertes les plus rapportées, l’American Cancer Society mentionne fréquemment les saignements inhabituels. Ils peuvent se manifester par :
- Des petites pertes de sang entre les règles (spotting)
- Des saignements après un rapport sexuel
- Des saignements après la ménopause
- Des règles soudainement plus abondantes ou beaucoup plus longues
Ces saignements s’expliquent notamment par une muqueuse du col plus fragile : un contact léger ou des variations hormonales peuvent déclencher des pertes. Beaucoup de femmes pensent d’abord à une irritation ou à un changement de cycle, mais si cela persiste, il vaut mieux en parler.
Si vous hésitez, évaluez votre inquiétude de 1 à 10 : au-delà de 5, une discussion avec un professionnel de santé est raisonnable.
Signe n°2 : pertes vaginales inhabituelles qui durent
La Mayo Clinic cite également les changements de pertes vaginales comme signe important. Les pertes normales sont souvent claires ou blanchâtres, avec peu ou pas d’odeur. En cas d’alerte, elles peuvent devenir :
- Plus liquides et plus abondantes que d’habitude
- Roses, brunes ou teintées de sang
- Malodorantes ou persistantes malgré l’absence d’infection identifiée
Ces variations peuvent apparaître lorsque des cellules anormales produisent davantage de liquide ou lorsque les tissus se fragilisent. Si la couleur, la quantité ou l’odeur changent de façon nette pendant plusieurs semaines, une vérification est préférable (sans conclure trop vite : des causes non cancéreuses sont fréquentes).

Signe n°3 : douleurs persistantes du bassin ou du bas du dos
Contrairement à des crampes passagères ou à une tension musculaire, cette douleur est souvent décrite comme :
- Profonde
- Sourde
- Quasi constante
Des études indiquent que, lorsque la zone est irritée ou comprimée, 30 à 40 % des femmes peuvent ressentir une gêne pelvienne ou lombaire. Elle s’améliore parfois peu avec le repos, la chaleur ou les antalgiques habituels. Beaucoup l’attribuent au quotidien, à la posture ou à l’âge — mais si elle est nouvelle et tenace, surtout si d’autres signes s’ajoutent, elle mérite une évaluation.
Signe n°4 : gêne ou douleur pendant/après les rapports (dyspareunie)
La dyspareunie (douleur lors des rapports) est signalée par la Mayo Clinic comme un symptôme qui peut apparaître avec des changements précoces. La sensation peut être :
- Profonde
- Vive ou brûlante
- Parfois suivie de spotting
Une inflammation ou une fragilité des tissus du col peut rendre le contact inconfortable. De nombreuses causes sont bénignes, mais si la douleur est nouvelle ou s’intensifie, mieux vaut la faire vérifier plutôt que l’endurer.
Signe n°5 : fatigue extrême et inexpliquée qui ne passe pas
La fatigue est un signe souvent mis de côté. Le National Cancer Institute rappelle qu’une fatigue profonde peut survenir tôt, notamment à cause de petits saignements chroniques pouvant entraîner une anémie.
Il ne s’agit pas d’un simple « coup de fatigue » : c’est une lassitude persistante, disproportionnée, qui ne s’améliore pas vraiment avec le sommeil. Beaucoup l’expliquent par la charge mentale, le travail ou la vie familiale. Si elle dure et s’associe à d’autres symptômes, considérez-la comme un signal à prendre au sérieux.

Signes n°6 à n°9 : autres indices, souvent regroupés
Lorsque les changements progressent, d’autres signes peuvent apparaître — particulièrement lorsqu’ils se combinent :
- Perte de poids inexpliquée (environ 4–5 kg/10 livres ou plus sans changement d’alimentation ou d’activité)
- Gonflement ou douleur d’une ou des deux jambes (liés à une rétention de liquide ou à une pression sur la circulation/lymphatiques)
- Troubles urinaires : envies fréquentes, douleur, ou sang dans les urines
- Modifications du transit : constipation persistante, selles plus fines, ou saignement rectal
Ces symptômes peuvent évoquer une atteinte plus avancée, mais ils peuvent parfois se manifester plus tôt selon les cas. Ce qui revient souvent dans les témoignages : c’est l’accumulation de petits signes, plutôt qu’un seul symptôme spectaculaire, qui a motivé la consultation.
Que faire dès maintenant : actions simples et efficaces
Adopter des habitudes proactives aide à réduire les risques et à détecter tôt :
- Planifier un dépistage régulier
- De 21 à 29 ans : frottis (Pap test) tous les 3 ans
- De 30 à 65 ans : Pap + test HPV tous les 5 ans, ou Pap seul tous les 3 ans (selon recommandations en vigueur et votre situation)
- Envisager la vaccination contre le HPV si vous êtes éligible : généralement recommandée jusqu’à 26 ans, parfois au-delà selon les facteurs individuels
- Observer les tendances : notez pendant un mois les saignements, pertes, douleurs et niveaux d’énergie (un journal simple suffit)
- Réduire les risques modifiables : éviter de fumer, car le tabac augmente la vulnérabilité
- Agir rapidement : si au moins deux signes persistent, contactez un professionnel de santé cette semaine — une consultation précoce apporte souvent soit du réconfort, soit des étapes claires à suivre
Conclusion : écouter son corps peut changer la trajectoire
Le cancer du col de l’utérus fait partie des cancers les plus prévenables grâce à la vaccination, au dépistage et à une meilleure connaissance des signaux précoces. Saignements anormaux, pertes inhabituelles, douleur persistante, rapports douloureux, fatigue intense et autres symptômes peuvent pousser à consulter à temps. Le plus souvent, ces signes ont une cause non cancéreuse — mais vérifier permet de gagner en sérénité et, si nécessaire, de traiter tôt.
Commencez simplement : prenez rendez-vous pour un dépistage ou notez les changements que vous observez. Parler de ces informations autour de vous peut aussi contribuer à sauver des vies.
Questions fréquentes
Qu’est-ce qui cause la plupart des cancers du col de l’utérus ?
La grande majorité des cas est liée à une infection persistante par des types de HPV à haut risque, transmis lors de contacts intimes.
À quelle fréquence faut-il faire un dépistage ?
Le dépistage débute généralement à 21 ans. Ensuite, la fréquence dépend de l’âge, des tests réalisés et des résultats, souvent tous les 3 à 5 ans pour la plupart des femmes.
Le vaccin contre le HPV est-il utile si l’on a plus de 26 ans ?
Le vaccin est le plus efficace avant l’exposition au virus, mais il peut exister un bénéfice selon votre histoire personnelle. Discutez-en avec votre médecin.
Avertissement : cet article est informatif et ne remplace pas un avis médical. Pour tout symptôme ou inquiétude, consultez un professionnel de santé qualifié. Le dépistage précoce et la vigilance sauvent des vies.