La raideur articulaire qui s’éternise pendant des heures, des doigts gonflés dès le réveil, et une fatigue que même une longue nuit ne parvient pas à effacer finissent par user autant le corps que le moral. La polyarthrite rhumatoïde ne se limite pas à des articulations douloureuses : elle peut aussi perturber le travail, la vie de famille et l’équilibre émotionnel. Beaucoup de personnes se sentent dépassées par l’évolution rapide des informations médicales et l’arrivée de nouvelles options thérapeutiques.
La partie rassurante, c’est que la recherche avance vite. Et d’ici la fin de cet article, vous découvrirez une stratégie concrète que de nombreux patients négligent lorsqu’ils discutent de nouveaux traitements avec leur médecin.
Comprendre la polyarthrite rhumatoïde simplement
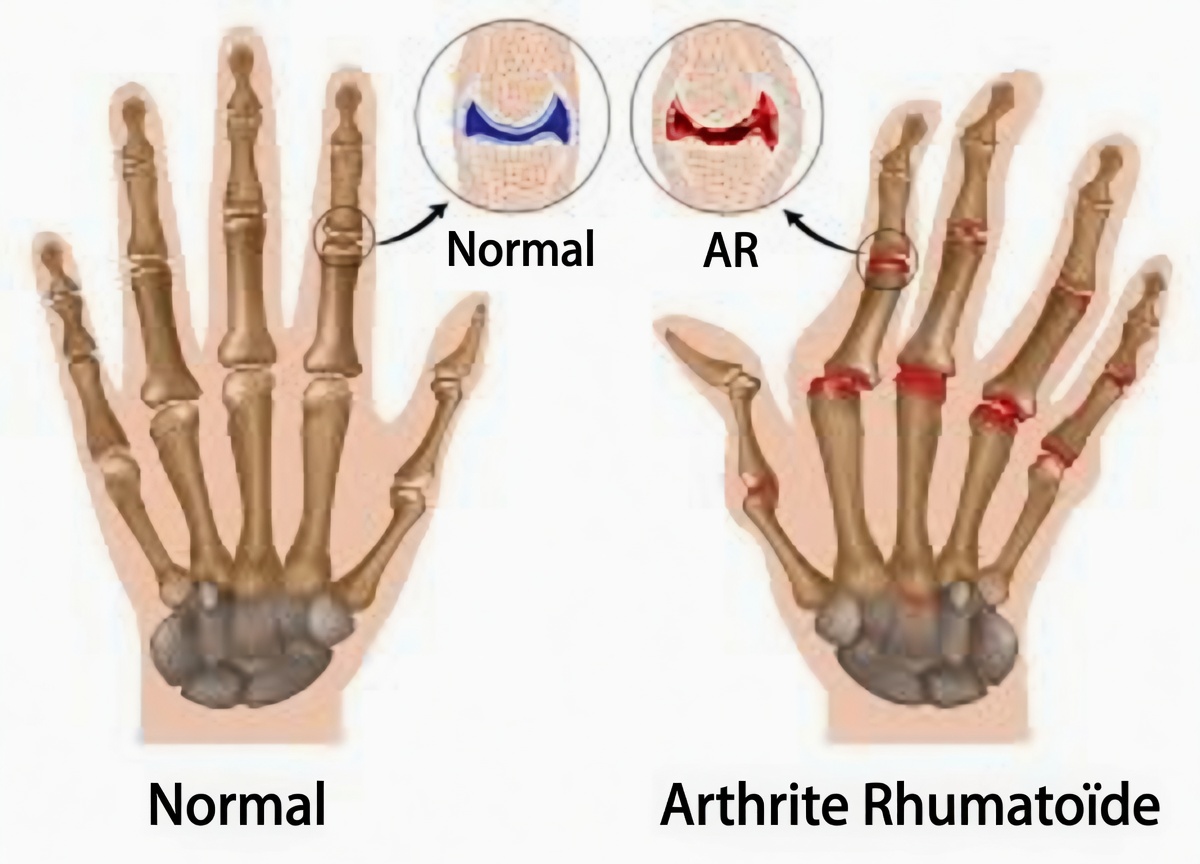
La polyarthrite rhumatoïde est une maladie auto-immune. Autrement dit, le système immunitaire — qui sert normalement à vous défendre contre les infections — devient trop actif et attaque par erreur la membrane qui tapisse les articulations.
Avec le temps, cette inflammation persistante peut provoquer :
- douleurs articulaires
- gonflements
- perte de mobilité
- baisse d’énergie et, parfois, atteinte d’autres zones du corps
Les connaissances scientifiques sur la polyarthrite rhumatoïde ont énormément progressé au cours des vingt dernières années. Les chercheurs comprennent mieux les voies immunitaires responsables de l’inflammation, ce qui a permis de développer des médicaments plus ciblés.
Mais l’évolution ne concerne pas uniquement les médicaments : elle touche aussi la manière dont les médecins interviennent — plus tôt et de façon plus précise.
Comment la prise en charge a changé au fil du temps
Autrefois, le traitement visait surtout à calmer la douleur et à ralentir les dégâts visibles sur les articulations. Aujourd’hui, l’approche est nettement plus proactive et structurée.
La prise en charge moderne inclut souvent :
- une détection précoce de l’inflammation
- un suivi régulier des symptômes et des marqueurs biologiques
- des ajustements de traitement en fonction de la réponse
- un objectif central : préserver la fonction au quotidien et la qualité de vie
De nombreuses publications en rhumatologie indiquent qu’un contrôle précoce et régulier de l’inflammation est associé à de meilleurs résultats à long terme sur les articulations. En clair : le timing compte.
C’est précisément là que les nouveaux médicaments et les recommandations actualisées prennent toute leur importance.
Les nouveaux traitements qui transforment le paysage
Ces dernières années, plusieurs familles de traitements plus récents ont attiré l’attention. Leur principe : viser des mécanismes précis de l’immunité plutôt que de la freiner de manière globale.
Voici une explication accessible.
1) Les biothérapies (médicaments biologiques)
Les biothérapies sont des protéines conçues en laboratoire pour bloquer certains signaux inflammatoires. Elles sont souvent proposées lorsque les traitements classiques ne suffisent pas.
Elles ciblent fréquemment :
- le facteur de nécrose tumorale (TNF)
- l’interleukine-6 (IL‑6)
- certaines cellules B impliquées dans l’activation immunitaire
Chez de nombreux patients, les études montrent une diminution importante de l’inflammation et une amélioration de la fonction au quotidien, à condition d’un suivi médical étroit. Comme tout traitement puissant, elles nécessitent une discussion approfondie sur les effets indésirables possibles et la surveillance.
2) Les traitements synthétiques ciblés (notamment les inhibiteurs de JAK)
Une autre avancée majeure concerne des traitements oraux appelés, dans de nombreux cas, inhibiteurs de JAK. Ils agissent en bloquant des signaux internes qui alimentent l’inflammation.
Pour certains patients, le fait qu’ils soient pris par voie orale (plutôt que par injection ou perfusion) représente un avantage pratique important. Des essais cliniques récents rapportent des améliorations significatives du gonflement articulaire et de la capacité fonctionnelle chez des patients sélectionnés.
Cependant, les recommandations insistent sur un point clé : il faut une sélection prudente des patients et une évaluation des risques avant de commencer.
Options classiques vs options récentes : comparaison simplifiée
Cette vue d’ensemble aide à clarifier les différences, sans entrer dans un jargon inutile.
-
Traitements de fond classiques (DMARDs traditionnels)
- souvent utilisés en première intention
- généralement par voie orale
- action plus large sur l’immunité
- très bien étudiés depuis des décennies
-
Biothérapies
- administrées par injection ou perfusion
- ciblent des protéines inflammatoires spécifiques
- proposées si les traitements classiques sont insuffisants
- nécessitent un monitoring régulier
-
Traitements synthétiques ciblés
- par voie orale
- bloquent des voies de signalisation immunitaire précises
- parfois un début d’action rapide
- demandent une évaluation continue (bénéfices/risques)
Aucune catégorie n’est « meilleure » pour tout le monde. La meilleure stratégie est personnalisée et dépend notamment de l’âge, de l’état de santé global et de la réponse aux traitements antérieurs. Et, dans la réalité, une approche combinée peut être pertinente, guidée par une évaluation régulière.
Pourquoi agir tôt change vraiment la donne
Les données scientifiques convergent : contrôler l’inflammation tôt améliore les chances de préserver la fonction articulaire à long terme. À l’inverse, retarder l’évaluation ou banaliser un gonflement persistant peut laisser l’inflammation progresser silencieusement.
Si vous observez :
- une raideur matinale de plus de 30 minutes
- un gonflement symétrique des mains ou des pieds
- une fatigue durable associée à une gêne articulaire
- une diminution de la force de préhension
il peut être utile d’en parler avec un professionnel de santé.
Mais un élément essentiel est souvent sous-estimé : le traitement médicamenteux n’est qu’une partie de l’équation.
La force souvent oubliée du soutien par le mode de vie
Les nouveaux médicaments sont précieux, mais leurs résultats sont souvent meilleurs lorsqu’ils s’intègrent à des habitudes quotidiennes favorables.
Étape 1 : suivre vos symptômes de façon simple
Utilisez un carnet ou une application pour noter :
- la durée de la raideur au réveil
- la douleur sur une échelle de 1 à 10
- les articulations gonflées
- le niveau d’énergie
Ces informations aident votre médecin à ajuster le traitement avec plus de précision.
Étape 2 : privilégier un mouvement doux et régulier
Des activités à faible impact, comme :
- la marche
- la natation
- des étirements guidés
peuvent préserver la souplesse et limiter la raideur. Des recherches suggèrent qu’une activité modérée et régulière peut aussi améliorer l’humeur. Commencez petit : 10 minutes par jour peuvent déjà faire une différence.
Étape 3 : soutenir l’organisme avec une alimentation équilibrée
Il n’existe pas un seul « régime polyarthrite rhumatoïde », mais de nombreux experts recommandent :
- des aliments riches en oméga‑3 (ex. poissons gras)
- beaucoup de fruits et légumes
- des céréales complètes
- limiter les produits ultra-transformés
Certaines études associent les schémas alimentaires à visée anti-inflammatoire à un meilleur confort articulaire global.
Étape 4 : protéger les articulations au quotidien
De petits outils peuvent réduire la contrainte sur des articulations sensibles :
- ouvre-bocaux
- ustensiles ergonomiques
- chaussures offrant un bon soutien
Ces ajustements semblent modestes, mais ils soulagent souvent la charge mécanique au jour le jour.

La santé mentale compte plus qu’on ne le pense
Vivre avec une inflammation chronique est éprouvant sur le plan émotionnel. La fatigue et l’inconfort peuvent favoriser l’irritabilité, des troubles du sommeil ou un repli social. La littérature médicale souligne aussi des liens entre maladies inflammatoires chroniques et variations de l’humeur.
Pistes utiles :
- parler clairement à vos proches de vos limites
- pratiquer des techniques de relaxation
- rejoindre un groupe de soutien
- consulter un professionnel si le stress devient envahissant
Point important : réduire le stress ne remplace pas un traitement, mais peut contribuer indirectement à un meilleur équilibre général, y compris au niveau immunitaire.
Que demander à votre médecin au sujet des nouveaux médicaments
Les consultations paraissent parfois trop courtes. La préparation devient donc un levier concret.
Avant votre prochain rendez-vous, vous pouvez demander :
- Quel est mon niveau actuel d’inflammation (symptômes et analyses) ?
- Mes symptômes sont-ils suffisamment contrôlés aujourd’hui ?
- Un traitement ciblé (biothérapie ou autre option récente) est-il adapté à mon profil ?
- Quels sont les bénéfices attendus et les risques possibles ?
- Comment allons-nous mesurer les progrès et ajuster si besoin ?
Cette démarche correspond aux modèles actuels de prise en charge, fondés sur la décision partagée entre patient et médecin.
Et voici la stratégie pratique annoncée au début : les patients qui suivent leurs symptômes et arrivent avec des questions précises obtiennent souvent des échanges plus productifs et un plan de soins plus clair. C’est simple, mais cela change réellement la dynamique.
Recherche en cours : ce que l’avenir pourrait apporter
Les scientifiques explorent activement :
- une médecine plus personnalisée à partir de marqueurs génétiques
- des biomarqueurs capables de prédire la réponse à un médicament
- de nouvelles cibles immunitaires pour mieux contrôler l’inflammation tout en limitant certains risques
Ces avancées visent un objectif central : proposer des traitements plus adaptés à chaque personne, plus tôt, et avec un suivi de plus en plus précis.