Le froid provoque-t-il vraiment une pneumonie ? Démêler le mythe et les vraies causes
Depuis des générations, on entend la même mise en garde : sortir sans manteau, s’exposer à l’air froid ou garder les cheveux mouillés en hiver mènerait « tout droit » à une pneumonie. L’idée paraît logique — le froid saisit la poitrine, la toux arrive, puis les poumons « s’enflamment ». Résultat : beaucoup de personnes se surprotègent, évitent l’air extérieur et accusent la température d’être la principale ennemie.
Pourtant, la médecine raconte une autre histoire. Le froid, à lui seul, ne cause pas la pneumonie. Cette croyance tenace détourne l’attention du vrai danger : les agents infectieux. Comprendre ce qui déclenche réellement une pneumonie aide à mieux se protéger, en hiver comme le reste de l’année.
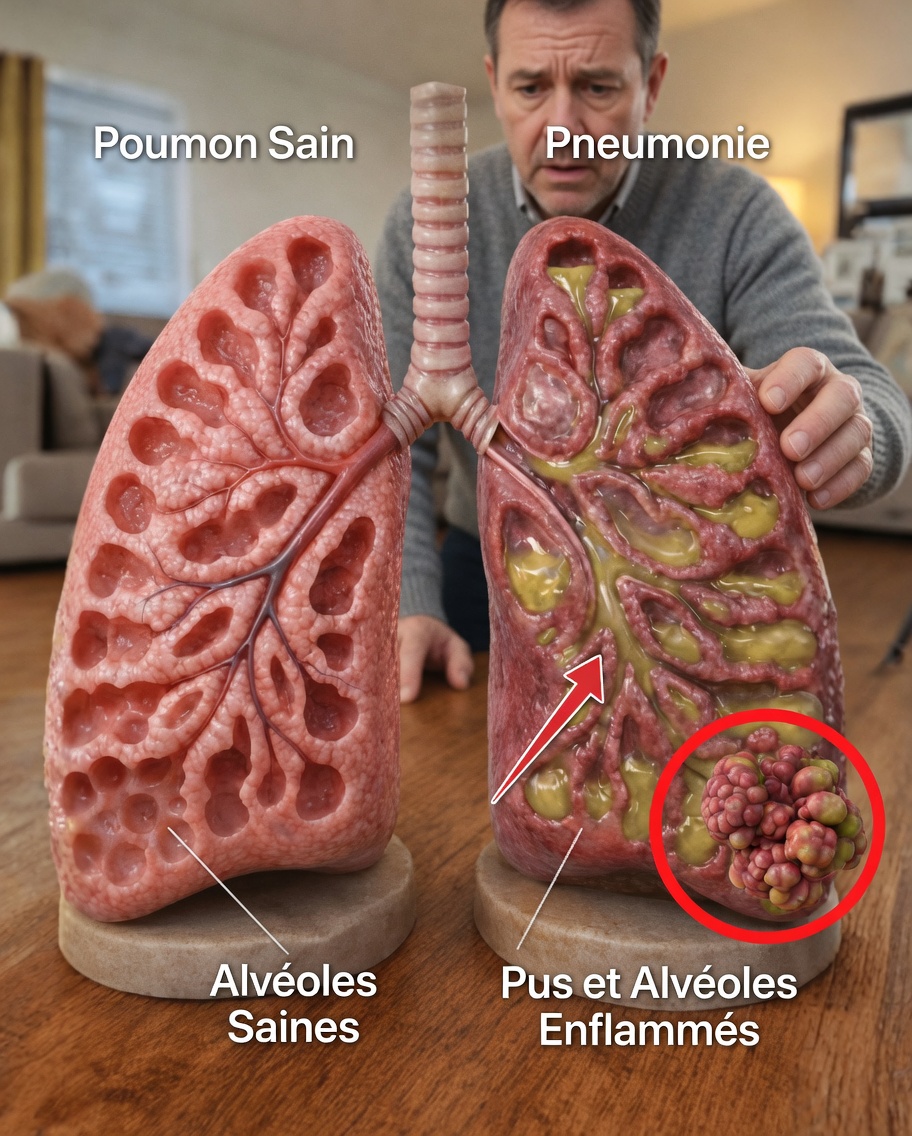
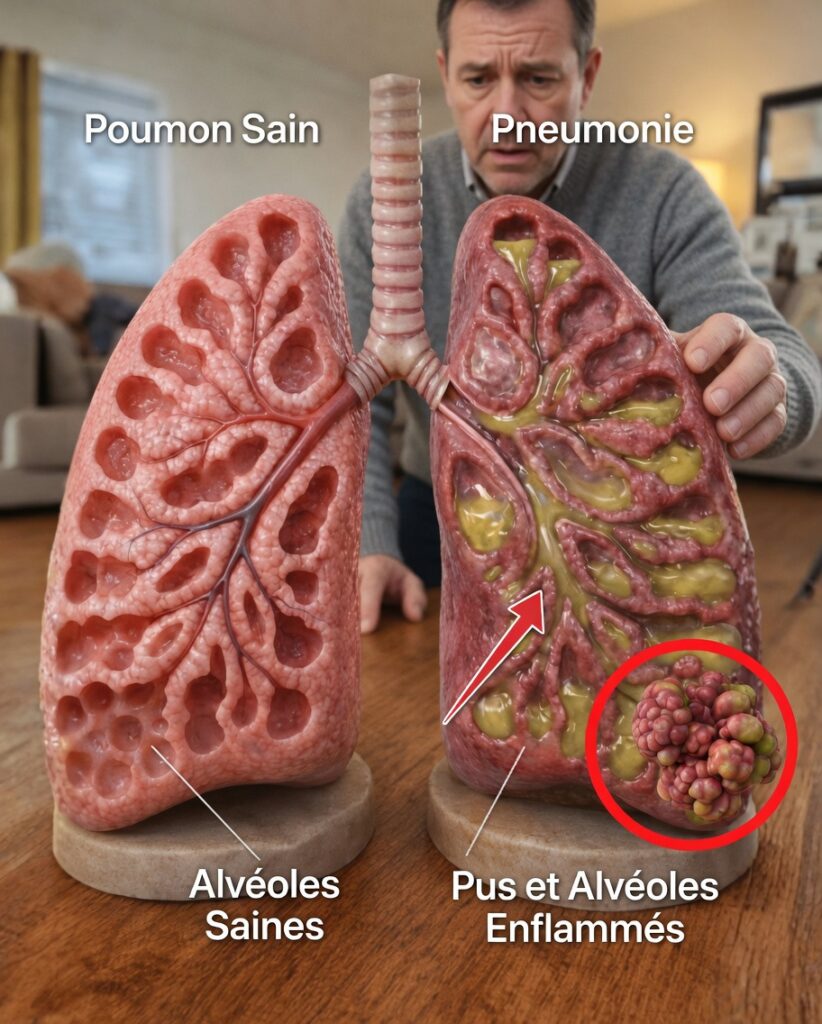
Qu’est-ce qu’une pneumonie, exactement ?
La pneumonie est une infection des poumons qui entraîne une inflammation des alvéoles (les petits sacs d’air d’un ou des deux poumons). Ces alvéoles peuvent se remplir de liquide ou de pus, ce qui rend la respiration plus difficile et réduit l’oxygénation du corps.
La gravité varie fortement : certaines pneumonies restent modérées, d’autres peuvent être très graves, voire potentiellement mortelles. Elles concernent tous les âges, mais les jeunes enfants, les personnes âgées et celles ayant un système immunitaire fragilisé sont plus exposées aux complications. Point important : une pneumonie peut survenir toute l’année, pas uniquement en période de froid.
❌ Le mythe : l’air froid provoque directement une pneumonie
Des phrases comme « Mets une veste sinon tu vas attraper une pneumonie » ou « Sortir avec les cheveux mouillés, c’est dangereux pour les poumons » reviennent souvent. Or, les données issues de références médicales reconnues (notamment des institutions comme la Mayo Clinic et le Merck Manual) sont claires : la température ne peut pas infecter vos poumons.
Vous ne développez pas une pneumonie simplement en raison de :
- l’exposition à l’air froid
- une averse ou le fait d’être trempé
- marcher pieds nus sur un sol frais
- dormir près d’un ventilateur ou d’une climatisation
Ces idées reçues sont populaires, mais elles ne résistent pas à l’analyse scientifique. Une pneumonie résulte d’une infection — pas d’une météo défavorable.
✅ Les vraies causes de la pneumonie
La pneumonie apparaît lorsque des micro-organismes (ou, plus rarement, d’autres mécanismes) atteignent les poumons et s’y multiplient. Les causes principales se répartissent en plusieurs catégories :
-
Bactéries (cause la plus fréquente chez l’adulte)
La bactérie la plus souvent impliquée est Streptococcus pneumoniae. Dans de nombreux cas, elle survient après une infection virale des voies respiratoires (rhume ou grippe), qui fragilise l’organisme et ouvre la porte à une infection bactérienne plus sévère. -
Virus
Parmi les déclencheurs courants : la grippe, le virus respiratoire syncytial (VRS/RSV) et le SARS-CoV-2 (COVID-19). Une infection virale peut toucher directement les poumons ou favoriser une surinfection bactérienne, souvent plus compliquée. -
Champignons (mycoses)
Globalement plus rares, mais plus préoccupantes chez les personnes immunodéprimées. Certains champignons se rencontrent dans des environnements spécifiques (sols, poussières, fientes d’oiseaux, etc.). -
Inhalation accidentelle (pneumonie d’aspiration)
Elle survient quand des aliments, des liquides, de la salive ou des vomissements passent dans les voies respiratoires. Cela peut arriver en cas de troubles de la déglutition, de problèmes neurologiques ou après une consommation importante d’alcool.
À retenir : aucune de ces causes n’implique que le froid crée l’infection. Ce sont les agents pathogènes (ou l’aspiration) qui provoquent les lésions pulmonaires.

Pourquoi a-t-on l’impression que la pneumonie est plus fréquente en hiver ?
L’hiver joue un rôle… mais indirect. Les infections respiratoires augmentent durant les mois froids, non pas parce que l’air froid « fabrique » une pneumonie, mais parce que plusieurs facteurs favorisent la transmission et affaiblissent légèrement les défenses :
- Plus de temps en intérieur : promiscuité dans les maisons, bureaux, transports et lieux publics, ce qui facilite la propagation par gouttelettes.
- Circulation accrue des virus saisonniers : grippe, RSV et autres virus respiratoires sont plus présents et se diffusent davantage en hiver.
- Air plus sec : le froid s’accompagne souvent d’une faible humidité, qui peut assécher les muqueuses nasales et respiratoires, diminuant une partie des protections naturelles.
- Stress sur l’organisme : moins d’exposition au soleil peut réduire la vitamine D chez certaines personnes, et les journées plus courtes peuvent perturber sommeil et récupération.
Conclusion pratique : le froid n’est pas la cause, mais l’hiver crée un contexte où les germes circulent plus facilement. Cibler la prévention contre ces germes est donc la stratégie la plus efficace.
Qui est le plus à risque de pneumonie ?
Tout le monde peut développer une pneumonie, mais certaines personnes présentent un risque plus élevé :
- adultes de plus de 65 ans ou enfants de moins de 5 ans
- personnes qui fument ou vapotent
- personnes avec maladies chroniques : asthme, BPCO (COPD), maladies cardiaques, diabète
- personnes immunodéprimées (maladie, traitements, etc.)
- personnes récemment touchées par une grippe, un gros rhume ou une autre infection respiratoire
- personnes hospitalisées, alitées ou en convalescence prolongée
Si vous êtes concerné, la prévention et la réaction rapide en cas de symptômes sont particulièrement importantes.
Symptômes fréquents à ne pas minimiser
Une pneumonie peut débuter comme un rhume ou une grippe, ce qui retarde parfois la prise en charge. Soyez attentif à :
- toux persistante, parfois avec des crachats jaunes/verts, ou teintés de sang
- fièvre, sueurs, frissons
- essoufflement, y compris au repos
- douleur thoracique qui s’aggrave en respirant ou en toussant
- fatigue marquée, faiblesse, ou confusion (souvent plus visible chez les personnes âgées)
- respiration rapide ou rythme cardiaque accéléré
Chez les jeunes enfants et les personnes âgées, les signes peuvent être moins typiques (léthargie, baisse d’appétit, difficulté à s’alimenter), mais restent potentiellement sérieux. En cas de doute, il vaut mieux demander un avis médical.

Protéger ses poumons efficacement : les gestes qui comptent vraiment
Les mythes ne protègent pas. Les habitudes fondées sur des preuves, oui. Pour réduire le risque de pneumonie et d’infections respiratoires :
-
Être à jour sur les vaccins
Discutez avec un professionnel de santé des vaccins recommandés : pneumocoque (souvent conseillé chez les seniors et personnes à risque), vaccin contre la grippe chaque année, et vaccins COVID-19 selon les recommandations. La vaccination diminue nettement le risque de formes graves et de complications. -
Gérer intelligemment rhume et grippe
Repos, hydratation et traitement symptomatique si nécessaire. Si les symptômes persistent, s’aggravent, ou deviennent inhabituels, consultez plutôt que de « tenir bon ». -
Renforcer l’immunité au quotidien
Visez 7 à 9 heures de sommeil de qualité, adoptez une alimentation riche en aliments complets (fruits, légumes, protéines adaptées), et réduisez le stress (marche, respiration, méditation). Pour la vitamine D, privilégiez soleil et aliments enrichis, et envisagez une supplémentation uniquement si votre médecin la recommande. -
Arrêter de fumer et éviter la fumée passive
Le tabac fragilise les voies respiratoires et diminue la capacité du corps à combattre les infections. L’arrêt du tabac est l’une des meilleures décisions pour la santé pulmonaire. -
Appliquer une hygiène simple mais efficace
Lavage régulier des mains, tousser/éternuer dans le coude ou un mouchoir, limiter les contacts rapprochés avec des personnes malades, surtout en période de circulation virale.
Ces mesures sont utiles toute l’année, pas uniquement en hiver.
Quand consulter en urgence ?
Ne tardez pas à demander une aide médicale immédiate si vous observez :
- grande difficulté à respirer
- coloration bleutée des lèvres ou des doigts
- fièvre élevée persistante
- douleur thoracique intense
- confusion soudaine ou faiblesse extrême
Une pneumonie est souvent traitable, et une prise en charge précoce peut changer l’évolution.
Conclusion : ce qu’il faut retenir
Le froid ne provoque pas la pneumonie. Les causes réelles sont les bactéries, les virus, les champignons et certaines situations d’aspiration. L’hiver augmente surtout le risque parce que les infections circulent davantage et que certaines défenses naturelles peuvent être un peu moins efficaces.
En laissant de côté les croyances dépassées, vous pouvez vous concentrer sur ce qui protège vraiment : vaccination, hygiène, arrêt du tabac, soutien de l’immunité et réaction rapide aux symptômes. Vos poumons méritent des décisions fondées sur la science, pas sur la superstition.
FAQ
-
Peut-on attraper une pneumonie en été ?
Oui. Même si les cas peuvent diminuer quand il fait chaud, la pneumonie peut survenir à n’importe quel moment de l’année. -
Le vaccin pneumococcique est-il nécessaire si j’ai moins de 65 ans et que je suis en bonne santé ?
Cela dépend de votre situation. Il est généralement recommandé à partir de 65 ans, mais certaines maladies chroniques ou facteurs de risque peuvent justifier une vaccination plus tôt. Parlez-en à votre médecin. -
Porter une écharpe empêche-t-il la pneumonie en hiver ?
Non, une écharpe ne bloque pas les germes. En revanche, rester au chaud peut améliorer le confort et le bien-être durant la saison froide.
Avertissement : cet article a un objectif informatif et ne remplace pas un avis médical professionnel. Pour des recommandations personnalisées sur vos symptômes, vos risques ou vos vaccins, consultez un professionnel de santé.