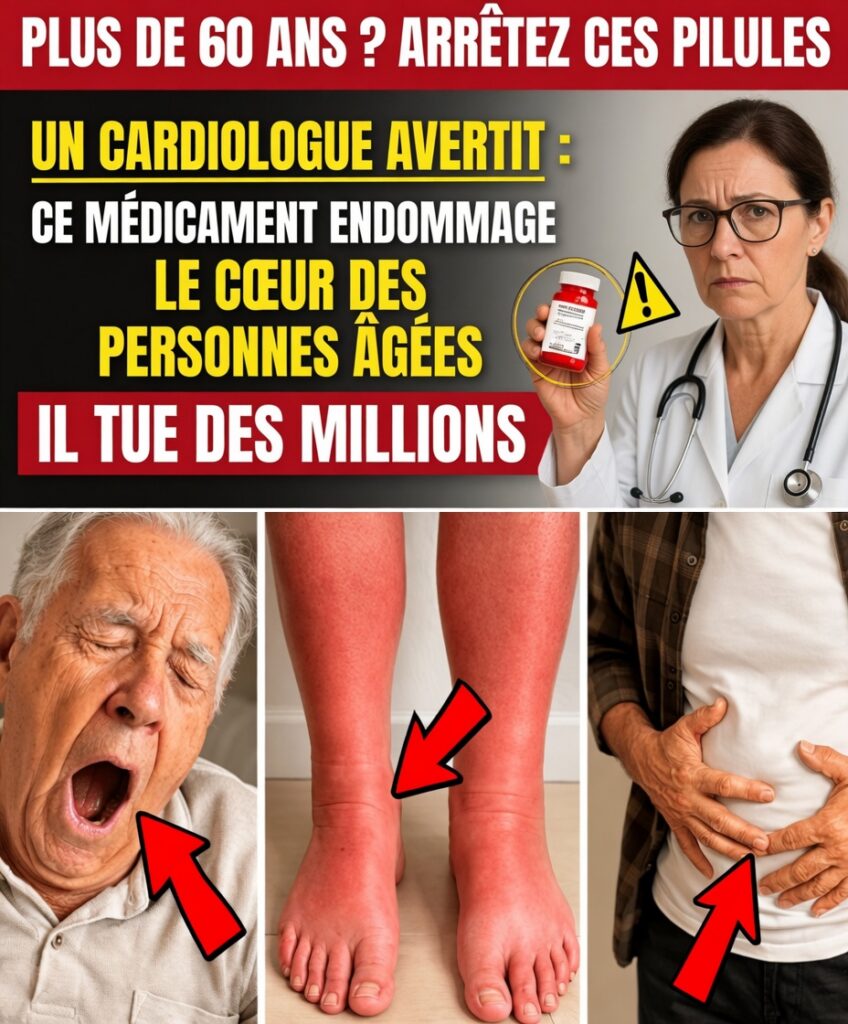
Des médicaments du quotidien qui fragilisent en silence le cœur après 60 ans
De nombreux adultes de plus de 60 ans prennent chaque jour plusieurs traitements pour maîtriser des problèmes de santé chroniques. Pourtant, certains de ces médicaments courants peuvent, sans bruit, abîmer le cœur chez les plus de 60 ans et provoquer des difficultés inattendues comme la fatigue persistante ou une sensation d’instabilité en marchant.
Avec l’âge, le foie et les reins fonctionnent plus lentement : l’organisme élimine moins bien les substances actives. Résultat, ces médicaments s’accumulent, modifient l’équilibre interne et finissent par exercer une pression supplémentaire sur le système cardiovasculaire. Beaucoup se sentent alors plus épuisés et moins sûrs sur leurs appuis… sans imaginer que leurs comprimés quotidiens peuvent en être une cause importante.
Restez avec nous jusqu’au bout : vous découvrirez une action simple et concrète pour protéger votre cœur tout en conservant une vie quotidienne pleine d’élan.
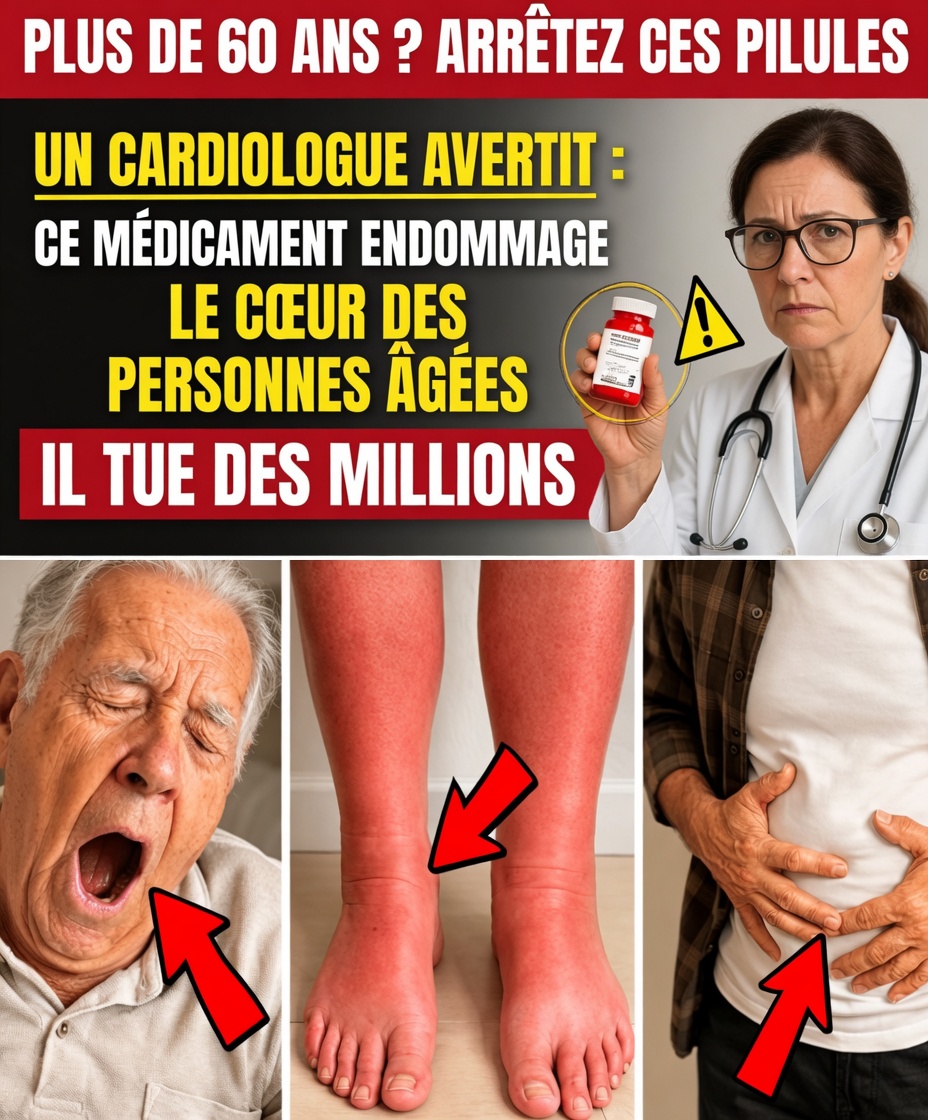
Pourquoi les risques liés aux médicaments s’envolent après 60 ans
Passé 60 ans, plusieurs phénomènes se cumulent : élimination plus lente des médicaments, artères moins souples, tension plus difficile à stabiliser… et une liste de prescriptions qui s’allonge. Les études montrent que certains médicaments très utilisés chez les seniors peuvent favoriser une rétention d’eau ou des déséquilibres électrolytiques, imposant une charge supplémentaire, souvent invisible, au cœur.
Beaucoup de personnes âgées attribuent la fatigue, les vertiges ou les jambes lourdes au « simple vieillissement ». Pourtant, identifier le rôle des traitements peut changer radicalement la trajectoire de la santé cardiaque.
Et ce n’est qu’une partie du tableau. Un comprimé peut provoquer un gonflement qui surcharge le cœur, tandis qu’un autre augmente le risque de chute, ce qui menace indirectement la stabilité cardiovasculaire.
Sur une échelle de 1 à 10, comment évalueriez-vous votre niveau d’énergie en ce moment par rapport à il y a quelques mois ?
Un tournant concret : l’histoire de Robert et de ses médicaments
Robert, 68 ans, professeur à la retraite, prenait six médicaments différents chaque jour. Chaque après-midi, il se sentait vidé, avec les chevilles gonflées et l’esprit embrumé. Il pensait que tout cela faisait partie du vieillissement normal… jusqu’à ce qu’une quasi-chute l’incite à demander une révision complète de ses traitements suspectés de fatiguer son cœur.
Son cardiologue a passé en revue chaque ordonnance, a ajusté certains dosages et a remplacé quelques molécules, toujours sous surveillance médicale étroite.
En quelques semaines, Robert a décrit des journées plus claires, une marche plus stable et moins d’enflure. Au bout de deux mois, son énergie était nettement remontée et il avait retrouvé une vraie autonomie. Des témoignages comme le sien montrent qu’optimiser les médicaments potentiellement nocifs pour le cœur chez les plus de 60 ans peut réellement alléger la charge sur le système cardiovasculaire.
Les classes de médicaments à surveiller de près après 60 ans
1. Les AINS : antalgiques banals, impact cardiaque réel
Les anti‑inflammatoires non stéroïdiens (AINS) comme l’ibuprofène ou le naproxène, souvent pris au long cours pour l’arthrose, peuvent réduire la fonction rénale et favoriser la rétention hydrique.
De nombreuses recherches associent l’usage répété de ces antidouleurs du quotidien à une hausse de la tension artérielle et à un surcroît de travail pour le cœur. Les jambes gonflées ou les chevilles enflées sont fréquemment attribuées à l’âge, alors qu’elles peuvent être liées à ces médicaments.
2. Les benzodiazépines : somnifères et anxiolytiques piégeux
Des molécules comme le lorazépam ou le témazépam, prescrites pour l’anxiété ou les troubles du sommeil, ralentissent les réflexes et la vitesse de réaction, surtout chez les personnes âgées.
Chez les plus de 60 ans, ces médicaments destinés à mieux dormir ou à calmer l’anxiété sont fortement associés à un risque accru de chute, de somnolence diurne et de confusion. Ces effets n’atteignent pas directement le cœur, mais les chutes, hospitalisations et pertes d’autonomie qui en découlent peuvent gravement compromettre la santé globale et cardiovasculaire. Beaucoup de patients se sentent instables sans relier ce malaise à leurs comprimés du soir.
3. Les inhibiteurs de la pompe à protons (IPP) : anti‑reflux à suivre dans le temps
Les IPP comme l’oméprazole ou le pantoprazole, utilisés contre les brûlures d’estomac et le reflux, réduisent durablement l’acidité gastrique. À long terme, cela peut entraver l’absorption de certains nutriments essentiels.
Chez les seniors, une prise prolongée sans réévaluation régulière peut entraîner un manque de magnésium, un minéral crucial pour un rythme cardiaque normal. Des troubles du rythme, des crampes ou une fatigue inhabituelle peuvent en être les conséquences silencieuses.

4. Certains médicaments cardiaques et antihypertenseurs : protecteurs, mais à ajuster
Les diurétiques, les bêtabloquants et d’autres traitements cardiaques sont indispensables pour de nombreux patients, à condition que les doses soient adaptées. Avec l’âge et la modification de la fonction rénale, ces médicaments peuvent provoquer une déshydratation, des chutes de tension ou des déséquilibres en sels minéraux s’ils ne sont plus ajustés à la situation réelle.
Ces traitements conçus pour protéger le cœur doivent parfois être finement rééquilibrés pour éviter de trop ralentir la fréquence cardiaque ou d’induire des œdèmes. Des contrôles réguliers permettent de conserver les bénéfices sans ajouter de contraintes inutiles au système cardiovasculaire.
5. La polymédication : l’effet multiplicateur souvent ignoré
À partir de cinq médicaments pris quotidiennement, le risque d’interactions augmente fortement. De nombreuses études montrent que la polymédication chez les plus de 60 ans peut amplifier la fatigue, troubler la concentration, déséquilibrer la tension et surcharger le cœur.
Plus le nombre de comprimés augmente, plus la charge globale sur l’organisme et sur le système cardiaque devient difficile à gérer.
Pause au milieu de l’article : petit quiz express
- Combien de grandes catégories de médicaments à risque pour le cœur avons-nous déjà abordées ?
- Quel symptôme vous gêne le plus en ce moment (fatigue, vertiges, gonflements, troubles du sommeil, autre) ?
- Sur une échelle de 1 à 10, comment se situe votre énergie par rapport au moment où vous avez commencé à lire ?
- Vous sentez-vous prêt(e) à envisager des démarches plus sûres pour votre cœur et vos traitements ?
Des voies plus sûres : alternatives à discuter avec votre médecin
Voici une vue d’ensemble pour mieux comparer les risques potentiels et les pistes de soutien possibles. Ne changez jamais un traitement sans avis médical personnalisé.
| Classe de médicament | Risques fréquents pour le cœur et l’équilibre | Pistes de remplacement ou de soutien à discuter |
|---|---|---|
| AINS (anti‑inflammatoires) | Rétention d’eau, hausse de la tension, surcharge cardiaque | Paracétamol si adapté, kinésithérapie, exercices doux, packs de chaleur ou de froid, perte de poids si nécessaire |
| Benzodiazépines | Chutes, somnolence, confusion, perte d’autonomie | Thérapies cognitivo‑comportementales pour l’insomnie, techniques de relaxation, routines de sommeil régulières, méditation douce |
| Inhibiteurs de la pompe à protons (IPP) | Carences en nutriments (dont magnésium), éventuels troubles du rythme | Anti‑H2 (selon indication), repas plus légers le soir, surélévation de la tête de lit, réduction de l’alcool et des repas tardifs |
| Médicaments du cœur et de la tension | Variations électrolytiques, déshydratation, hypotension | Révision des doses, surveillance régulière, marche quotidienne, alimentation moins salée, suivi de la tension à domicile |
| Polymédication (≥ 5 médicaments) | Interactions, fatigue accumulée, confusion, surcharge globale | Bilan de médication avec médecin ou pharmacien, simplification du traitement si possible, priorisation des molécules vraiment utiles |
Calendrier simple pour revoir vos médicaments après 60 ans
Un bilan structuré de vos traitements est souvent la fameuse « étape unique » qui change tout pour votre cœur :
- Semaines 1–2 : dressez une liste complète de tous vos médicaments (ordonnances, automédication, compléments), avec les doses, les motifs de prescription et la date approximative de début.
- Mois 1 : prenez rendez-vous avec votre médecin traitant ou votre pharmacien pour passer en revue chaque produit, discuter des effets indésirables et envisager des ajustements.
- Après 3 mois et au-delà : surveillez votre énergie, votre équilibre et l’apparition éventuelle de gonflements, tout en intégrant progressivement une activité physique douce adaptée (marche, aquagym, étirements).
Comparaison : ce qui change quand vous agissez
Ignorer les renouvellements automatiques de prescriptions, sans jamais questionner leur utilité, conduit souvent à une fatigue insidieuse, à une marche moins stable et à une perte progressive d’autonomie.
À l’inverse, des révisions régulières des traitements, associées à des habitudes de vie plus saines, conduisent fréquemment à des journées plus stables, une meilleure clarté mentale et un maintien plus long de l’indépendance.
La différence commence souvent par une conversation franche avec un professionnel de santé.

Trois questions fréquentes sur les médicaments qui peuvent abîmer le cœur après 60 ans
-
Faut-il arrêter immédiatement tous les médicaments potentiellement nocifs pour le cœur ?
Non. Beaucoup de traitements restent très utiles, voire indispensables, lorsqu’ils sont surveillés et dosés correctement. Ne modifiez jamais vos médicaments sans l’avis de votre médecin : un arrêt brutal peut créer de nouveaux risques cardiovasculaires ou de décompensation d’une maladie existante. -
À quelle fréquence les plus de 60 ans devraient-ils revoir leurs traitements ?
Visez au minimum un bilan annuel complet de vos ordonnances. N’attendez pas si apparaissent fatigue inhabituelle, vertiges, essoufflement ou gonflements. Apporter une liste actualisée de tous vos médicaments à chaque consultation aide votre médecin à protéger au mieux votre cœur. -
Le mode de vie peut-il réduire la dépendance à certains médicaments ?
Oui, dans de nombreux cas. Une activité physique régulière et adaptée, une alimentation équilibrée, une bonne hygiène de sommeil et la gestion du stress peuvent diminuer le besoin de certains traitements, ou au moins permettre d’utiliser les doses les plus faibles efficaces, toujours sous contrôle médical.
Un dernier mot important
Cet article a un objectif informatif et ne remplace en aucun cas un avis médical personnalisé. Consultez toujours votre médecin ou votre cardiologue avant de modifier, réduire ou arrêter un médicament. Chaque personne a une histoire clinique unique, et des changements non encadrés peuvent être dangereux pour votre cœur.
Votre santé cardiaque mérite une attention sur mesure.
P.S. : Si possible, demandez à un membre de votre famille ou à un proche de vous accompagner lors de votre prochain bilan de traitements. Il ou elle pourra remarquer des détails que vous ne voyez plus. Et si vous le pouvez, partagez au moins un symptôme que vous observez en ce moment : cette démarche pourrait inspirer une autre personne à faire, elle aussi, le premier pas vers un cœur mieux protégé.