Le froid provoque-t-il la pneumonie ? Ce que dit vraiment la science
Depuis des générations, beaucoup de personnes se couvrent au moindre courant d’air, convaincues qu’une sortie par temps froid mène tout droit à la pneumonie. L’idée paraît logique : l’air glacé « attaque » les poumons, la toux apparaît, puis l’infection s’installe. Pourtant, les données médicales racontent une autre histoire : le froid, à lui seul, ne déclenche pas une pneumonie. Les responsables directs sont des micro-organismes (bactéries, virus, plus rarement champignons) qui circulent davantage dans certaines conditions hivernales.
Comprendre cette nuance aide à se protéger efficacement, sans anxiété inutile. Et c’est là le point clé : l’hiver peut favoriser les contaminations de façon indirecte, mais la meilleure défense repose sur des gestes simples, validés par les preuves, utiles toute l’année.
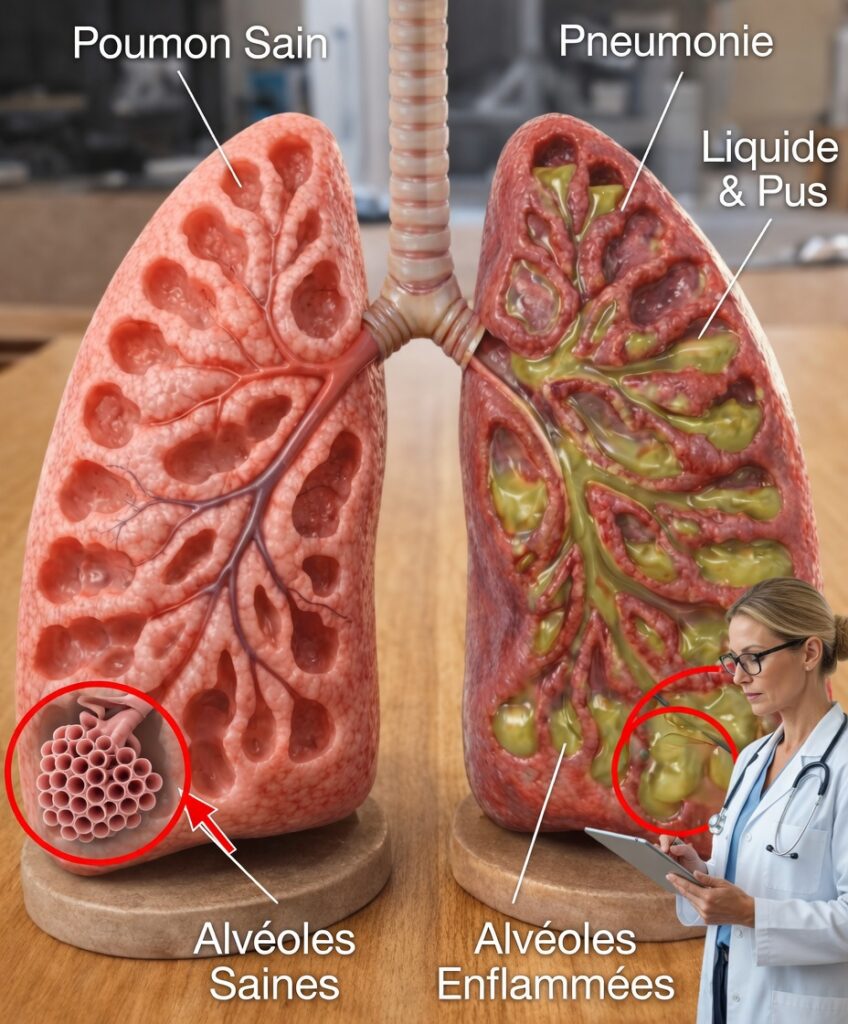
Qu’est-ce que la pneumonie, exactement ?
La pneumonie est une infection des poumons qui provoque une inflammation des alvéoles (les petits sacs d’air où se font les échanges d’oxygène). Lorsque ces alvéoles se remplissent de liquide ou de pus, la respiration devient douloureuse et l’oxygénation du corps diminue.
Selon des références reconnues (comme la Mayo Clinic et le CDC), la pneumonie peut toucher tout le monde : jeunes enfants, adultes en bonne santé, personnes âgées. Elle survient souvent après une infection respiratoire qui affaiblit les défenses, mais elle n’est pas réservée à l’hiver : des cas existent tout au long de l’année.
Le mythe persistant : l’air froid cause-t-il la pneumonie ?
Beaucoup continuent d’associer la pneumonie au fait d’avoir « pris froid » : rester dehors par temps glacial, être refroidi, dormir près d’un ventilateur, marcher avec les pieds mouillés, etc. Ce type de croyance persiste parce que certains symptômes (comme la toux) peuvent sembler plus marqués quand il fait froid.
Cependant, des autorités médicales fiables (Mayo Clinic, Merck, etc.) sont claires : la température ne fait pas apparaître une pneumonie. Le froid n’« introduit » pas de germes dans vos poumons. S’accrocher à ce mythe peut surtout détourner l’attention des vraies mesures de prévention.
Mais il reste une pièce importante du puzzle…
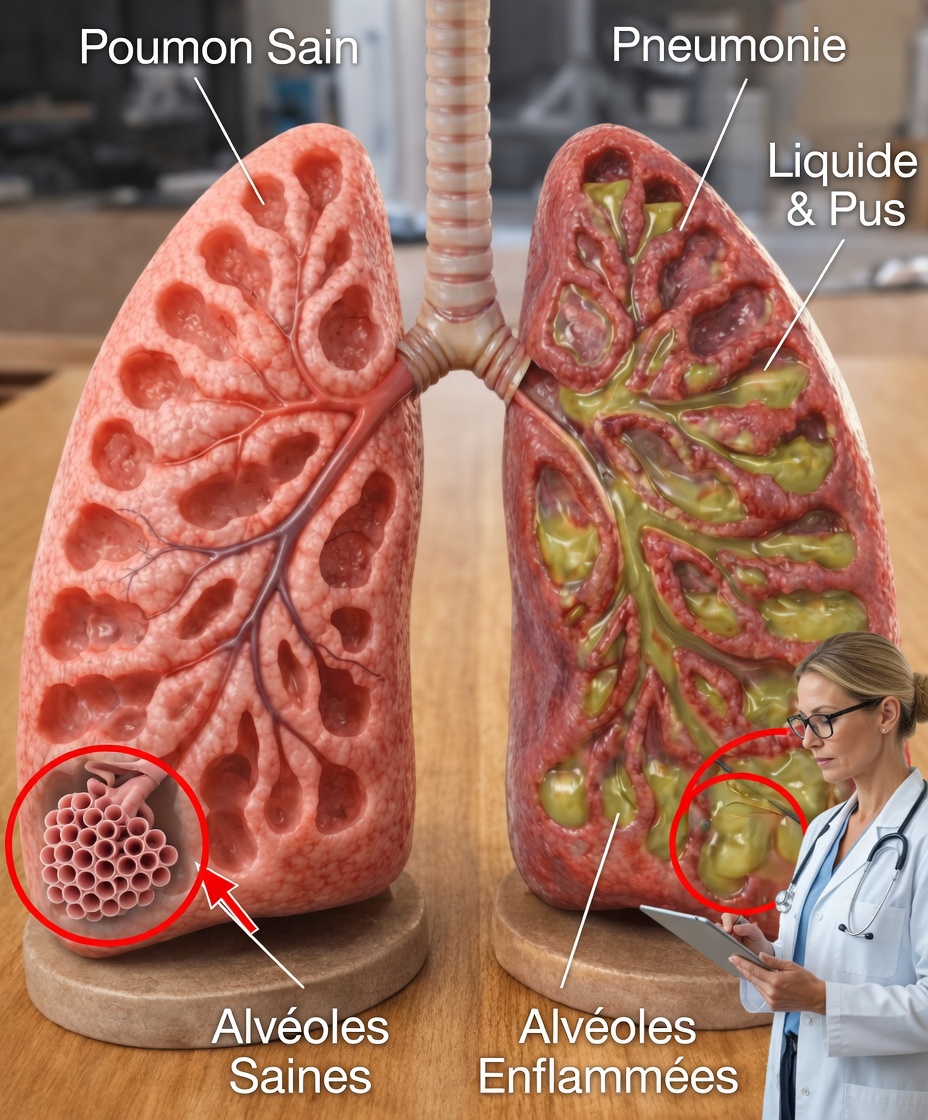
Les causes réelles de la pneumonie
La pneumonie se développe lorsque des agents infectieux atteignent les poumons et s’y multiplient. Les causes principales se répartissent en plusieurs catégories :
-
Pneumonie bactérienne
- Fréquente chez l’adulte, souvent liée à Streptococcus pneumoniae.
- Peut apparaître seule ou après un virus (rhume, grippe).
- Elle peut évoluer rapidement si elle n’est pas prise en charge.
-
Pneumonie virale
- Provoquée par des virus comme la grippe, le RSV (virus respiratoire syncytial) ou la COVID-19.
- Courante chez l’enfant.
- Elle peut ouvrir la voie à une surinfection bactérienne, parfois plus sévère.
-
Pneumonie fongique
- Plus rare.
- Survient surtout chez les personnes immunodéprimées.
- Certains champignons présents dans l’environnement (sol, fientes d’oiseaux, zones spécifiques) peuvent être en cause.
-
Pneumonie d’aspiration
- Arrive lorsque des aliments, liquides, salive ou vomissements sont inhalés dans les poumons.
- Plus probable en cas de troubles de la déglutition, problèmes neurologiques ou consommation excessive d’alcool.
En résumé : ce sont les pathogènes (ou l’aspiration), pas le climat, qui déclenchent l’infection.
Pourquoi observe-t-on plus de pneumonies en hiver ?
C’est ici que l’hiver intervient… indirectement. Le froid ne crée pas la pneumonie, mais il favorise des conditions qui aident les germes à circuler :
- On passe plus de temps en intérieur, souvent dans des espaces moins ventilés, ce qui augmente les contacts rapprochés et la transmission par gouttelettes.
- Des virus respiratoires (grippe, RSV, etc.) circulent davantage durant la saison froide.
- L’air froid et sec peut irriter les voies respiratoires et assécher les muqueuses nasales, affaiblissant certaines barrières naturelles.
- Le manque de soleil peut contribuer à des taux plus bas de vitamine D, et la fatigue/stress saisonniers peuvent aussi peser sur l’immunité.
Les experts (CDC, Mayo Clinic) expliquent donc la hausse hivernale par des facteurs environnementaux et comportementaux, et non par l’air froid lui-même.
Qui est le plus à risque ?
Tout le monde peut développer une pneumonie, mais certaines personnes sont plus vulnérables :
- Adultes de plus de 65 ans ou enfants de moins de 5 ans
- Personnes qui fument ou vapent
- Personnes ayant des maladies chroniques : asthme, BPCO, maladie cardiaque, diabète
- Personnes avec un système immunitaire affaibli (maladie, traitements, etc.)
- Convalescence récente après grippe, rhume ou autre infection respiratoire
- Personnes hospitalisées, alitées ou très affaiblies
Identifier votre niveau de risque permet de mieux prioriser la prévention.
Symptômes fréquents : quand faut-il être vigilant ?
Les signes peuvent commencer discrètement et ressembler à un gros rhume ou à une grippe, d’où l’importance de les reconnaître :
- Toux persistante avec mucus jaune, vert, ou parfois sanguinolent
- Fièvre, sueurs, frissons
- Essoufflement ou respiration rapide
- Douleur thoracique aggravée par l’inspiration profonde ou la toux
- Fatigue extrême, faiblesse, confusion (surtout chez les personnes âgées)
Chez les jeunes enfants et les seniors, les symptômes peuvent être moins typiques (respiration très rapide, baisse d’appétit, somnolence inhabituelle) et nécessitent une attention rapide.
Comment protéger réellement ses poumons en hiver (et toute l’année)
Plutôt que de se concentrer sur l’idée de « prendre froid », mieux vaut adopter des mesures efficaces, soutenues par les recommandations des organisations de santé.
1) Se vacciner
Rester à jour avec les vaccins recommandés réduit nettement le risque de formes graves :
- Vaccin annuel contre la grippe
- Vaccins pneumococciques (parlez à votre médecin des options comme PCV20 ou PPSV23, surtout si vous avez 50+ ou des facteurs de risque)
- Rappels COVID-19 selon les recommandations en vigueur
Les vaccins ne bloquent pas tous les cas, mais diminuent fortement les complications.
2) Gérer les infections respiratoires avec sérieux
Ne « forcez » pas à travers un rhume ou une grippe si les symptômes s’aggravent. Mesures utiles :
- repos et hydratation
- surveillance de l’évolution
- avis médical si la fièvre persiste, si l’essoufflement apparaît, ou si l’état se dégrade
Une prise en charge précoce limite les complications.
3) Renforcer l’immunité avec des habitudes simples
- viser 7 à 9 heures de sommeil de qualité
- adopter une alimentation riche en nutriments (fruits, légumes, protéines, etc.)
- surveiller la vitamine D (supplémentation uniquement après avis d’un professionnel si besoin)
- réduire le stress avec des routines réalistes (marche, respiration, mindfulness)
4) Arrêter le tabac et éviter la fumée passive
Le tabac fragilise les tissus pulmonaires et perturbe les défenses immunitaires, rendant les infections plus probables et plus sévères. L’arrêt est l’un des leviers les plus puissants pour la santé respiratoire.
5) Miser sur l’hygiène au quotidien
- lavage fréquent des mains à l’eau et au savon
- tousser/éternuer dans le coude ou un mouchoir
- limiter les contacts rapprochés avec des personnes malades quand c’est possible
- aérer les espaces intérieurs régulièrement
Ces gestes sont simples, mais très efficaces pour réduire la transmission des microbes.
Quand consulter en urgence ?
La pneumonie se traite d’autant mieux qu’elle est diagnostiquée tôt. Contactez rapidement un professionnel de santé en cas de :
- difficulté respiratoire importante
- coloration bleutée des lèvres ou des doigts
- fièvre élevée persistante malgré les médicaments
- douleur thoracique intense
- confusion soudaine ou faiblesse extrême
Une réaction rapide peut changer l’évolution de la maladie.
Conclusion : des faits plutôt que la peur
Le froid ne cause pas directement la pneumonie. Les déclencheurs sont les bactéries, les virus, certains champignons, ou l’aspiration. En revanche, l’hiver favorise des contextes où les germes circulent davantage et où l’organisme peut être plus vulnérable.
En remplaçant les croyances par des stratégies validées — vaccination, hygiène, arrêt du tabac, prise en charge des infections, soutien de l’immunité — vous protégez vos poumons plus efficacement, en hiver comme en toute saison.
Questions fréquentes (FAQ)
Respirer de l’air froid abîme-t-il les poumons et provoque-t-il une pneumonie ?
Non. L’air froid ne déclenche pas une pneumonie. Il peut irriter les voies respiratoires et assécher les muqueuses, ce qui facilite l’implantation de germes, mais l’infection vient de micro-organismes, pas de la température.
Peut-on attraper une pneumonie en étant en bonne santé ?
Oui. Une personne en bonne santé peut développer une pneumonie, souvent après une infection virale. Le risque augmente toutefois avec l’âge, le tabagisme, certaines maladies chroniques ou une immunité affaiblie.
Les vaccins suffisent-ils à éviter toute pneumonie ?
Ils réduisent fortement le risque de certaines pneumonies (notamment pneumococciques) et des complications liées à la grippe, mais ils ne couvrent pas toutes les causes. Les meilleurs résultats viennent d’une combinaison : vaccination + hygiène + habitudes de vie saines.