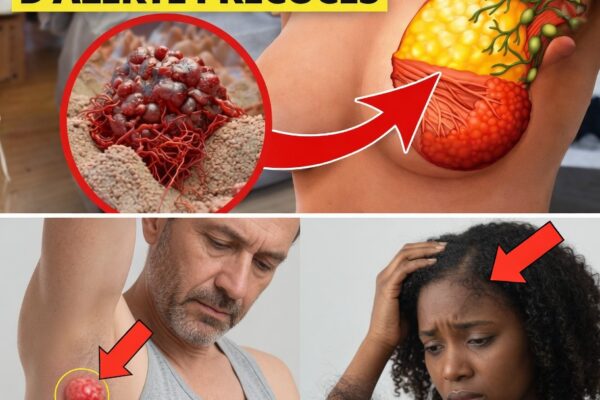
Thrombose veineuse profonde (TVP) : pourquoi les « jambes lourdes » après 40 ans méritent d’être prises au sérieux
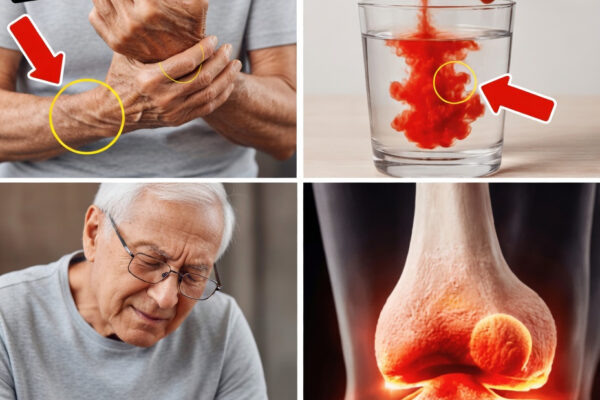
Les caillots sanguins dans les jambes, appelés thrombose veineuse profonde (TVP), touchent jusqu’à 900 000 personnes par an aux États-Unis. Une grande partie des cas est associée à une circulation sanguine ralentie avec l’âge, notamment après 40 ans. Rester debout longtemps, enchaîner les vols long-courriers ou passer des journées entières assis au bureau peut déclencher gonflement, sensation de lourdeur et crampes, comme si les jambes étaient « retenues » par des ancres invisibles.
Ces signaux peuvent refléter un retour veineux insuffisant : le sang stagne davantage dans les membres inférieurs au lieu de remonter efficacement vers le cœur. Toute douleur persistante au mollet, chaleur locale ou gêne inhabituelle doit être prise au sérieux.
Le problème, c’est que beaucoup de solutions classiques (comme les bas de compression) soulagent surtout les symptômes, sans cibler certains facteurs profonds tels que la rigidité des vaisseaux ou la tendance des plaquettes à s’agréger. Selon les données de santé publique, les complications (dont l’embolie pulmonaire) provoquent chaque année 60 000 à 100 000 décès, souvent évitables grâce à des ajustements de mode de vie et un meilleur soutien nutritionnel.

L’idée centrale : et si des vitamines et nutriments du quotidien, étayés par des recherches sur la fonction plaquettaire et la flexibilité vasculaire, pouvaient améliorer la circulation naturellement ? Voici 10 options fréquemment citées, avec leurs mécanismes, des exemples concrets et un protocole de 21 jours discuté dans la pratique clinique.
Pourquoi les difficultés circulatoires augmentent après 40 ans (et le rôle des nutriments)
Après 40 ans, les changements hormonaux (baisse des œstrogènes chez de nombreuses femmes, diminution progressive de la testostérone chez les hommes) peuvent contribuer à une perte d’élasticité vasculaire. En parallèle, certains facteurs de coagulation comme le fibrinogène tendent à augmenter (jusqu’à environ +25% dans des revues sur la thrombose), ce qui peut favoriser un terrain plus « pro-coagulant ».
Les déficits nutritionnels aggravent parfois la situation. Des méta-analyses rapportent qu’un faible statut en vitamine D s’associe à un risque plus élevé de TVP.
Beaucoup interprètent la fatigue des jambes comme un simple « vieillissement ». Pourtant, la physiologie est plus complexe : agrégation plaquettaire, formation de fibrine, et stase veineuse peuvent s’additionner. L’aspirine peut réduire certains risques, mais elle ne « dissout » pas un réseau de fibrine déjà formé.
C’est là que certains nutriments prennent de l’intérêt : plusieurs études suggèrent des effets sur la fonction endothéliale, la viscosité sanguine et la fibrinolyse naturelle, avec moins de contraintes de suivi que certains anticoagulants. Place au premier pilier.
Vitamine 1 : Vitamine E (tocotriénols) — pour réduire l’agrégation plaquettaire
Sarah, 48 ans (Ohio), enseignante souvent debout, décrivait des mollets gonflés en fin de journée, avec une lourdeur rappelant les tout premiers signes d’une mauvaise circulation veineuse.
La vitamine E à spectre complet, notamment les tocotriénols, est étudiée pour son effet sur l’activation plaquettaire. Des modèles animaux ont montré une diminution marquée de l’agrégation plaquettaire (jusqu’à 59–92% selon les protocoles) et une amélioration de phénomènes thrombogènes. Des essais chez l’humain (notamment dans des contextes métaboliques) ont aussi rapporté une inhibition de certains marqueurs d’activation.
Mécanisme proposé :
- modulation de voies de signalisation impliquées dans l’activation plaquettaire (dont certaines liées à PKC),
- réduction d’interactions inflammatoires plaquettes/monocytes,
- moindre tendance à l’accumulation de fibrine.
Sarah a noté une amélioration progressive : moins d’« appréhension » en fin de journée, jambes plus légères.
Sources et dose indicative :
- amandes, graines de tournesol, huiles végétales de qualité,
- supplémentation souvent citée : 15 à 30 mg/jour de tocotriénols mixtes, à prendre avec un repas.
Vitamine 2 : Vitamine K2 (MK-7) — pour limiter la calcification et garder des vaisseaux souples
John, 52 ans (Texas), ressentait des crampes en montant les escaliers et une impression de « rigidité » qui réduisait ses activités avec ses enfants.
La vitamine K2 (MK-7) active la protéine MGP (Matrix Gla Protein), impliquée dans la régulation du calcium : l’objectif physiologique est d’éviter que le calcium ne s’accumule dans la paroi vasculaire et de favoriser une meilleure répartition (notamment vers l’os).
Des observations en cardiologie ont montré que les personnes avec calcification vasculaire présentent souvent des statuts K2 plus faibles. Des méta-analyses d’essais contrôlés rapportent un ralentissement de la progression du score de calcium coronaire (par exemple une diminution d’environ 17 unités dans certaines synthèses, selon les populations et durées).
Conseil pratique :
- alimentation : natto (très riche), certains fromages fermentés,
- supplémentation souvent utilisée : 180 µg/jour de MK-7,
- association fréquente : K2 + vitamine D, pour une logique de synergie os/vaisseaux.
Vitamine 3 : Vitamine D — soutien de l’endothélium et lutte contre la stase
Lisa, 46 ans (Floride), infirmière travaillant en intérieur, avait réduit son activité à cause de la fatigue des jambes. Les déficits en vitamine D sont fréquents chez les adultes, surtout en cas de faible exposition solaire.
Des méta-analyses récentes associent une carence en vitamine D à une hausse des événements thromboemboliques veineux, avec des estimations allant jusqu’à OR ~1,74 selon les modèles. Certains essais suggèrent aussi qu’une correction du statut pourrait contribuer à réduire le risque.
Mécanismes évoqués :
- soutien de la production de monoxyde d’azote (NO) favorisant la vasodilatation,
- modulation de l’inflammation et de la fonction endothéliale.
Repères fréquents :
- exposition : environ 15 minutes de soleil selon conditions (peau, latitude, saison),
- supplément : souvent cité vitamine D3 5 000 UI/jour (à ajuster idéalement avec dosage sanguin).
Vitamine 4 : Niacine (vitamine B3) — pour une fluidité et un profil lipidique plus favorables
Mike, 50 ans (Californie), décrivait des sensations de « sang épais » et une baisse d’endurance.
La niacine est connue pour ses effets sur les lipides (augmentation du HDL dans certains contextes) et elle a été associée à une baisse de certains marqueurs de viscosité dans des études métaboliques. Des données cliniques suggèrent aussi une modulation de médiateurs plaquettaires (dont le thromboxane, selon les protocoles et formes).
Utilisation courante :
- formes « flush-free » souvent choisies pour la tolérance,
- exemple de dose mentionnée : 500 mg/jour, avec montée progressive.
Vitamine 5 : Vitamine C — renforcement de la paroi vasculaire via le collagène
Emma, 44 ans (Illinois), se plaignait de crampes et d’une sensation de fragilité circulatoire.
La vitamine C (ascorbate) contribue à la synthèse du collagène, essentiel à l’intégrité des vaisseaux. Des travaux publiés dans des revues cardiovasculaires décrivent un soutien du collagène (dont le type IV) et un rôle antioxydant utile pour l’endothélium, en lien avec la voie du NO.
Apports et dose :
- sources : agrumes, poivrons, kiwi, fruits rouges,
- supplémentation fréquente : 1 000 mg/jour, idéalement en 2 prises (ex. 500 mg matin + 500 mg après-midi).
Vitamine 6 : Bromélaïne — aide enzymatique sur les protéines de la fibrine
Raj, 47 ans (New York), ressentait une douleur diffuse et persistante aux jambes lors de réunions longues.
La bromélaïne, enzyme issue de l’ananas, est étudiée pour des effets anti-inflammatoires et une possible contribution à l’équilibre fibrinolytique. Certaines études de fibrinolyse rapportent une réduction de paramètres liés à la fibrine, et un soutien indirect via le système plasminogène/plasmine.
Comment l’utiliser :
- alimentation : ananas (teneur variable),
- supplément : souvent 500 mg, de préférence gastro-résistant selon les produits.
Vitamine 7 : Oméga-3 (EPA/DHA) — moins de « collage » plaquettaire, circulation plus libre
Sarah, 49 ans (Colorado), pratiquait le yoga mais restait gênée par des jambes lourdes après des périodes assises.
Les oméga-3 EPA/DHA sont associés à une diminution de certains marqueurs d’activation plaquettaire dans plusieurs essais, et à une modulation du thromboxane A2, ce qui peut influencer la tendance à l’agrégation.
Dose courante :
- 1 à 2 g/jour d’EPA+DHA (selon objectifs et tolérance),
- alternative végétale : huiles d’algues (EPA/DHA).
Vitamine 8 : Magnésium — réduction des crampes et soutien vasculaire
Pat, 51 ans (Seattle), écrivain, souffrait de spasmes nocturnes qui limitaient son sommeil.
Le magnésium participe à la relaxation musculaire et à la régulation vasculaire. Un statut bas est associé à divers troubles cardio-métaboliques. Certaines formes (citrate, bisglycinate) sont souvent utilisées pour la tolérance et l’effet sur les crampes.
Repère pratique :
- 400 mg le soir (ex. bisglycinate), selon tolérance digestive et apports alimentaires.
Calendrier de soutien « empilé » (approche progressive)
- Semaine 1 : Vitamine E + K2 + magnésium
- Semaine 2 : ajouter vitamine D + B3
- Semaine 3–4 : intégrer oméga-3 + bromélaïne, puis affiner selon ressenti
L’idée est de favoriser l’adhérence et d’évaluer la tolérance, plutôt que tout démarrer en même temps.
Vitamine 9 : Nattokinase (souvent associée à K2) — soutien de la fibrinolyse
Greg, 47 ans (Michigan), artisan, décrivait une lourdeur marquée en fin de journée.
La nattokinase, enzyme issue du natto, est étudiée pour son action sur la fibrine et des marqueurs de fibrinolyse. Des essais récents (dont certains publiés en 2023) rapportent une réduction de paramètres liés à la fibrine, avec des dosages exprimés en FU (unités fibrinolytiques). Les fourchettes utilisées varient, avec des profils de sécurité dépendant du contexte médical.
Dose souvent citée :
- environ 2 000 FU/jour (certaines études explorent plus), à discuter en cas de traitement anticoagulant.
Vitamine 10 : Rutoside / Rutin — protection veineuse et confort en cas de fragilité
Dana, 55 ans (Ohio), voulait surtout diminuer l’inconfort veineux et l’aspect de « veines fatiguées ».
Le rutin (bioflavonoïde) est utilisé pour le tonus veineux et la microcirculation. Des études suggèrent un renforcement de la résistance capillaire et une modulation de certaines voies impliquées dans la formation de thrombus (dont l’inhibition de PDI dans des travaux expérimentaux).
Utilisation fréquente :
- 500 mg/jour selon les formules,
- souvent combiné à la vitamine C dans les approches « veines ».
Protocole « 21 jours » : vitamines + marche, pour une approche actionnable
Une approche discutée en pratique consiste à ne pas compter uniquement sur les compléments, mais à les synchroniser avec le mouvement, en particulier la marche après les repas. Maria, 50 ans, a rapporté une nette amélioration de la sensation de stase en combinant supplémentation et marches post-prandiales (dans un cadre encadré médicalement).
Étapes quotidiennes (exemple structuré)
-
Matin (avec une source de lipides)
- Vitamine K2 (MK-7) 180 µg
- Vitamine D3 5 000 UI
- Vitamine E (tocotriénols) 15 mg
-
Petit-déjeuner
- Vitamine B3 500 mg (forme mieux tolérée)
- Vitamine C 500 mg
- Rutin 500 mg
-
Déjeuner
- Oméga-3 (EPA/DHA) 1 g
- Bromélaïne 500 mg (idéalement gastro-résistante)
-
Soir
- Magnésium 400 mg
- Nattokinase 2 000 FU
-
Habitudes indispensables
- viser 10 000 pas/jour (ou progression adaptée),
- hydratation régulière (ex. jusqu’à ~3 L/jour selon taille/activité/climat),
- surélever les jambes 15 minutes le soir.
Comparatif d’intention : nutriments vs aides classiques
- Vitamine E vs aspirine : logique orientée « activation plaquettaire », avec un profil d’usage différent
- Vitamine K2 vs anticoagulants surveillés : approche « calcification/flexibilité vasculaire » (non équivalente à un traitement)
- Rutin vs bas de contention : confort veineux et soutien de la microcirculation, complémentaire chez certains
Conclusion : soutenir la circulation des jambes après 40 ans, de façon cohérente
Ces 10 nutriments — vitamine E (tocotriénols), K2 (MK-7), D, B3 (niacine), C, bromélaïne, oméga-3, magnésium, nattokinase, rutin — sont régulièrement cités pour leur potentiel à favoriser une meilleure circulation, réduire les crampes, améliorer le confort veineux et soutenir la résilience vasculaire après 40 ans.
Les retours d’expérience (comme ceux de Sarah ou John) illustrent un point clé : la meilleure stratégie combine souvent nutrition ciblée + mouvement quotidien. Suivez l’évolution en notant votre score « jambes lourdes » sur 10 chaque semaine et ajustez avec prudence.
Note importante : en cas de douleur aiguë, mollet chaud, gonflement asymétrique, essoufflement, ou si vous prenez déjà un anticoagulant/antiagrégant, demandez un avis médical avant d’ajouter des enzymes (nattokinase, bromélaïne) ou des doses élevées de compléments.