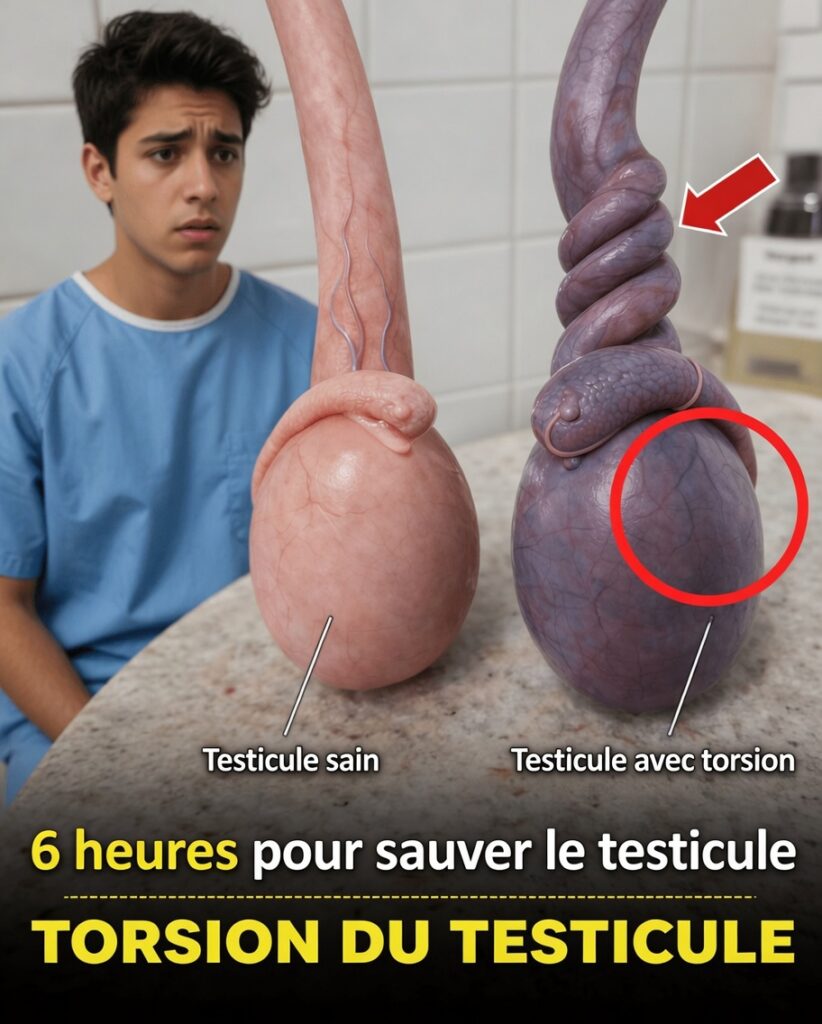
Imaginez vous réveiller avec une douleur brutale et insupportable dans un testicule, comme si quelque chose se déchirait de l’intérieur. La sensation est vive, intense, et ne cède pas. Beaucoup d’hommes minimisent au début, pensant à une simple gêne musculaire ou à un petit traumatisme qui « passera ». Pourtant, dans ce cas précis, attendre peut tout changer.
La torsion testiculaire est une urgence médicale : le testicule se tord sur lui-même, coupe son propre apport sanguin, et chaque minute influence les chances de le sauver. La bonne nouvelle, c’est qu’en reconnaissant rapidement les signaux d’alerte et en allant aux urgences sans délai, le pronostic s’améliore nettement. Plus bas, vous trouverez aussi les étapes exactes à suivre si cela vous arrive, à vous ou à quelqu’un de votre entourage.
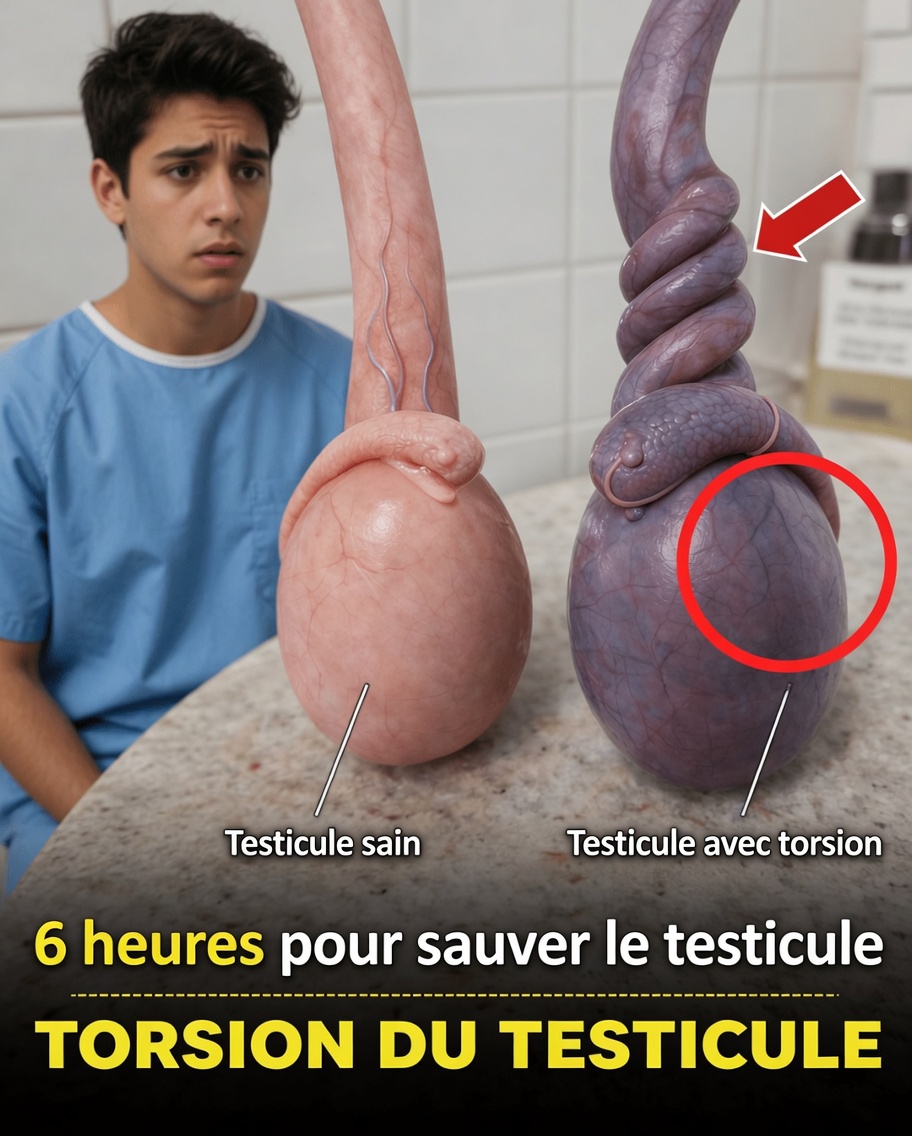
Qu’est-ce que la torsion testiculaire, exactement ?
La torsion testiculaire survient lorsqu’un testicule tourne autour du cordon spermatique, la structure qui apporte au testicule :
- le sang (donc l’oxygène),
- les nutriments,
- et une partie de l’innervation.
Quand ce cordon se tord, la circulation peut être bloquée complètement. Sans apport sanguin, les tissus manquent d’oxygène (ischémie) et commencent à s’abîmer, avec des lésions qui s’aggravent au fil du temps. Les données médicales sont claires : il s’agit d’une urgence vraie, à traiter immédiatement.
Point essentiel : ce problème n’est pas forcément lié à un choc. Il peut survenir sans cause évidente, même en pleine nuit.
Pourquoi la torsion testiculaire est-elle si dangereuse ?
Le cordon spermatique fonctionne comme une ligne de vie. Dès qu’il est comprimé par la torsion :
- l’oxygène n’arrive plus,
- les tissus s’asphyxient,
- et la nécrose peut s’installer.
Les études résument bien l’enjeu : « le temps, c’est le testicule ». Plus l’attente est longue, plus le risque de perte définitive augmente.
Et l’impact ne se limite pas à l’organe lui-même : un retard de prise en charge peut affecter la fertilité, l’équilibre hormonal (rarement, mais possible) et avoir des conséquences psychologiques.
La fenêtre critique : ce que montrent réellement les études
On entend souvent parler d’une « fenêtre de 6 heures ». Les publications médicales indiquent effectivement que les meilleures chances de sauver le testicule sont obtenues quand le traitement est très rapide.
Les grandes analyses de cas rapportent des taux approximatifs de sauvetage (salvage) :
- Moins de 6 heures : chances très élevées, souvent 90–97%
- Entre 6 et 12 heures : baisse mais encore bonnes, autour de ~79%
- Entre 13 et 24 heures : résultats plus variables, environ ~50–54%
- Après 24 heures : chances souvent faibles, fréquemment <20%
À retenir : des analyses récentes suggèrent que la survie du testicule peut parfois être possible au-delà des 6–8 heures classiques. Mais cela ne change pas la règle principale : ne jamais attendre. Plus vous agissez vite, meilleures sont les probabilités.
Quelles sont les causes et facteurs de risque ?
La torsion testiculaire touche le plus souvent les adolescents et jeunes adultes, mais elle peut apparaître à tout âge, y compris chez le nouveau-né.
Le facteur de risque le plus connu est une variation anatomique congénitale appelée déformation en “battant de cloche” (bell-clapper). Dans cette configuration, le testicule est moins bien fixé et « pend » plus librement, ce qui facilite la rotation.
Des éléments déclencheurs possibles :
- mouvements brusques pendant le sport ou l’exercice,
- petit traumatisme au niveau de l’aine,
- torsion pendant le sommeil,
- exposition au froid.
Très souvent, il n’y a aucun déclencheur identifiable : l’épisode survient spontanément.
Signaux d’alerte à ne jamais ignorer
Le symptôme le plus typique est une douleur soudaine et très intense dans un seul testicule, apparaissant d’un coup.
D’autres signes fréquents :
- gonflement du scrotum, parfois rougeur,
- un testicule plus haut que l’autre ou orienté de manière inhabituelle,
- nausées et vomissements,
- douleur irradiant vers le bas-ventre,
- peau du scrotum tendue ou coloration anormale.
Si vous observez ces signes, surtout une douleur aiguë brutale, n’attendez pas que cela s’améliore : allez immédiatement aux urgences.
Comment les médecins posent le diagnostic ?
Le diagnostic commence généralement par un examen clinique. Le médecin recherche notamment :
- un testicule « ascensionné » (position plus haute),
- une douleur marquée,
- l’absence de réflexe crémastérien (réaction normale où le testicule remonte lorsque l’on stimule l’intérieur de la cuisse).
Pour vérifier la circulation, on utilise souvent une échographie Doppler : rapide, non invasive, elle montre si le flux sanguin est diminué ou absent.
Point crucial : si la suspicion est forte d’après les symptômes et l’examen, certains médecins n’attendent pas l’imagerie et passent directement au bloc. La priorité est de ne pas perdre de temps.
Le seul traitement efficace : la chirurgie en urgence
Il n’existe pas de traitement par médicaments, ni de stratégie « on attend et on voit ». La prise en charge standard est chirurgicale et urgente.
Au bloc opératoire, l’équipe :
- détord le cordon spermatique pour rétablir la circulation,
- évalue si le testicule est encore viable,
- réalise le plus souvent une orchidopexie (fixation) du testicule atteint et, par prévention, du testicule opposé, car l’anomalie anatomique peut être bilatérale.
Si les tissus sont trop endommagés, une orchidectomie (ablation du testicule) peut être nécessaire pour éviter des complications.
Parfois, une détorsion manuelle est tentée aux urgences, mais elle ne remplace pas la chirurgie : une intervention rapide reste généralement indispensable.
Que se passe-t-il si la prise en charge est tardive ?
Attendre augmente les risques de :
- dommages irréversibles et perte du testicule,
- effet potentiel sur la fertilité (même si un testicule sain suffit souvent),
- modifications hormonales dans de rares cas,
- conséquences émotionnelles et psychologiques.
Le message médical est constant : une action rapide permet d’éviter la majorité de ces complications.
Que faire immédiatement en cas de suspicion de torsion testiculaire ?
Si une douleur testiculaire soudaine et violente apparaît, voici les réflexes utiles :
- Arrêtez tout et notez l’heure de début des symptômes (information précieuse pour les médecins).
- N’essayez pas de « tenir bon », et n’appliquez pas chaud/froid en espérant une amélioration.
- Allez sans délai aux urgences les plus proches ou appelez les services d’urgence en précisant : douleur testiculaire brutale.
- Évitez de manger ou boire, car une anesthésie peut être nécessaire rapidement.
- Si possible, venez accompagné : la personne peut aider à communiquer les détails en cas de douleur intense.
Agir dans les premières heures offre les meilleures chances d’un bon résultat.
Résumé simple : l’essentiel à retenir
- La torsion testiculaire correspond à une torsion du cordon spermatique qui bloque le flux sanguin.
- Le signal principal est une douleur soudaine, intense, souvent associée à gonflement et nausées.
- Plus la consultation est rapide, plus les chances de sauver le testicule sont élevées.
- La chirurgie en urgence est le traitement de référence : ne tardez pas.
- Même si plusieurs heures ont passé, il faut consulter immédiatement : des issues favorables restent possibles dans certains cas.
FAQ : questions fréquentes sur la torsion testiculaire
La torsion testiculaire peut-elle se reproduire ?
Oui, surtout si une fixation préventive n’a pas été réalisée. C’est pour cela que les chirurgiens fixent souvent les deux testicules.
Est-ce que l’ablation du testicule est toujours nécessaire ?
Non. Une prise en charge rapide permet souvent de sauver le testicule. Le risque d’ablation augmente surtout quand le délai s’allonge.
La douleur est-elle forcément évidente ?
Dans la majorité des cas, oui : elle est décrite comme soudaine et sévère. Les formes plus discrètes existent mais restent rares.
Avertissement médical
Cet article est fourni à des fins éducatives et ne remplace pas un avis médical professionnel. En cas de douleur testiculaire soudaine ou de symptômes associés, consultez en urgence. Seul un professionnel de santé qualifié peut poser le diagnostic et assurer la prise en charge.