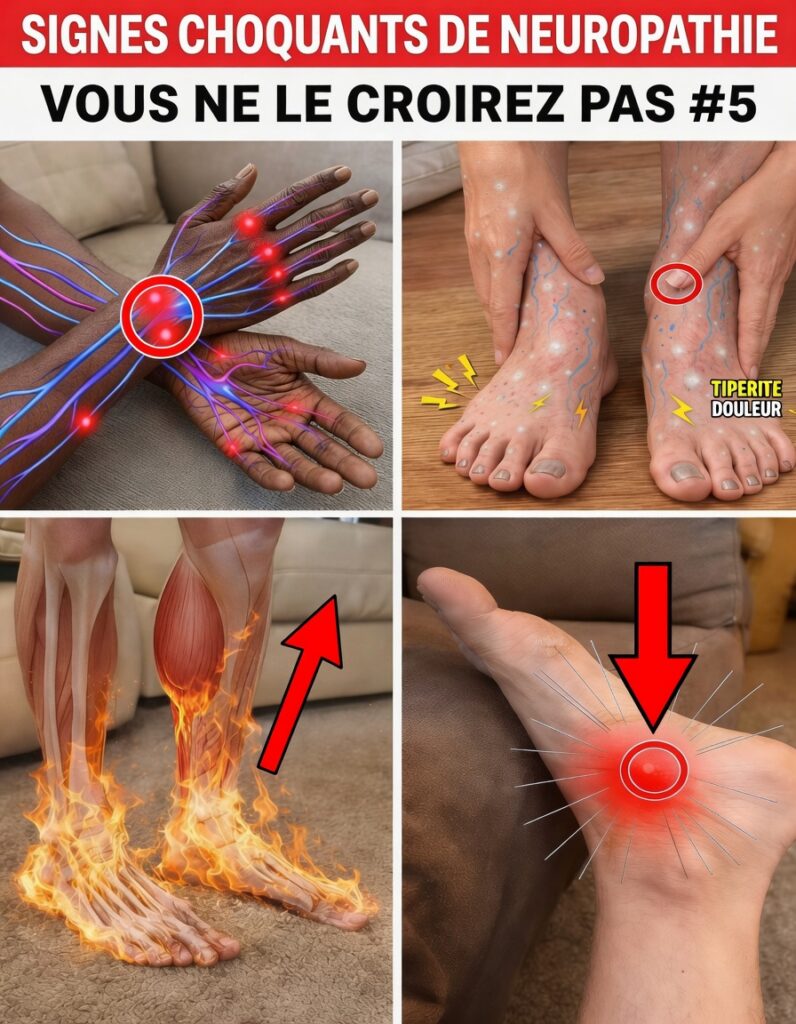
La neuropathie périphérique après 60 ans : un trouble fréquent, souvent sous-estimé
La neuropathie périphérique devient plus courante avec l’âge et touche souvent en premier les nerfs des pieds et des mains. De nombreux adultes de plus de 60 ans remarquent des sensations inhabituelles — picotements, gêne, inconfort — puis les attribuent à un simple « vieillissement normal » ou à une circulation imparfaite. Pourtant, des données récentes indiquent que ce problème peut concerner une part importante des seniors et, dans certains cas, entraîner des difficultés d’équilibre, compliquer les activités du quotidien et affecter le bien-être général.
Le point clé : ignorer des changements discrets peut laisser la situation évoluer sans bruit. Dans cet article, vous trouverez des signes importants appuyés par des observations médicales, les raisons pour lesquelles il est utile d’y prêter attention, ainsi que des actions simples à aborder avec votre professionnel de santé. Un symptôme en particulier — fréquemment négligé — peut révéler des risques cachés et inattendus.
Un impact silencieux : pourquoi la neuropathie passe souvent inaperçue après 60 ans
À partir de la soixantaine, il est facile de mettre les douleurs, la fatigue ou une sensation « étrange » sur le compte de l’âge. Pourtant, la recherche suggère que la neuropathie périphérique est loin d’être rare chez les personnes âgées. Une étude de 2025 s’appuyant sur le Michigan Neuropathy Screening Instrument a rapporté une prévalence d’environ 62 % chez des adultes très âgés (âge médian 84 ans), y compris chez des personnes non diabétiques. D’autres estimations évoquent 26 à 39 % chez les 70 ans et plus, avec une hausse progressive liée à l’âge, favorisée par des modifications naturelles des nerfs, des maladies fréquentes ou certains facteurs de mode de vie.
Ce trouble correspond à une atteinte des nerfs périphériques (en dehors du cerveau et de la moelle épinière). Il débute souvent dans les nerfs les plus longs — ceux qui vont jusqu’aux orteils et aux doigts — ce qui explique des premiers signes au niveau des extrémités. Comme l’installation est lente, les symptômes peuvent sembler « tolérables » et être minimisés. Sans prise en charge, la neuropathie peut contribuer à une mobilité réduite, augmenter le risque de chute et faire passer inaperçues de petites blessures. Plusieurs travaux relient ce problème à davantage de chutes et à une diminution de la qualité de vie chez les seniors.
Bonne nouvelle : repérer tôt des schémas récurrents facilite une discussion utile avec le médecin. Une fois identifiée, une partie des personnes constatent une amélioration grâce à des ajustements de mode de vie ou une prise en charge ciblée.
Ce que recouvre réellement la neuropathie périphérique
La neuropathie périphérique désigne une dysfonction ou une lésion des nerfs qui transmettent les informations entre le système nerveux central et le reste du corps. Elle peut toucher :
- les nerfs sensitifs (perception du toucher, de la douleur, de la température) ;
- les nerfs moteurs (force, mouvement) ;
- les nerfs autonomes (fonctions automatiques : digestion, tension artérielle, sudation, etc.).
Chez les personnes âgées, on observe souvent une répartition dite en « chaussettes et gants » : cela commence aux pieds et aux mains, puis peut s’étendre. Les causes sont variées (changements liés à l’âge, carences vitaminiques, autres facteurs médicaux), et il n’existe pas un seul déclencheur unique.
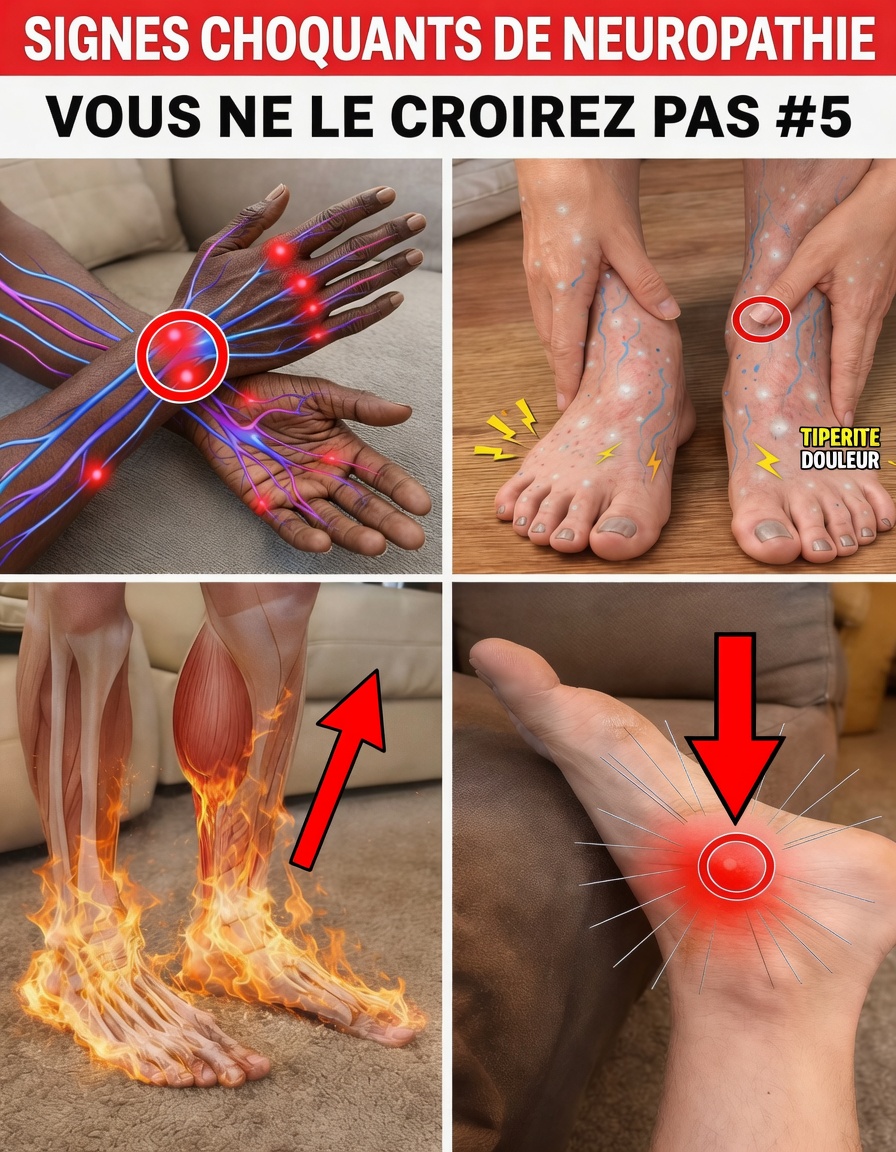
10 signes fréquents de neuropathie périphérique après 60 ans
Les signaux ci-dessous reviennent souvent dans la littérature clinique et l’observation médicale. Ils peuvent être discrets au début, puis s’intensifier.
-
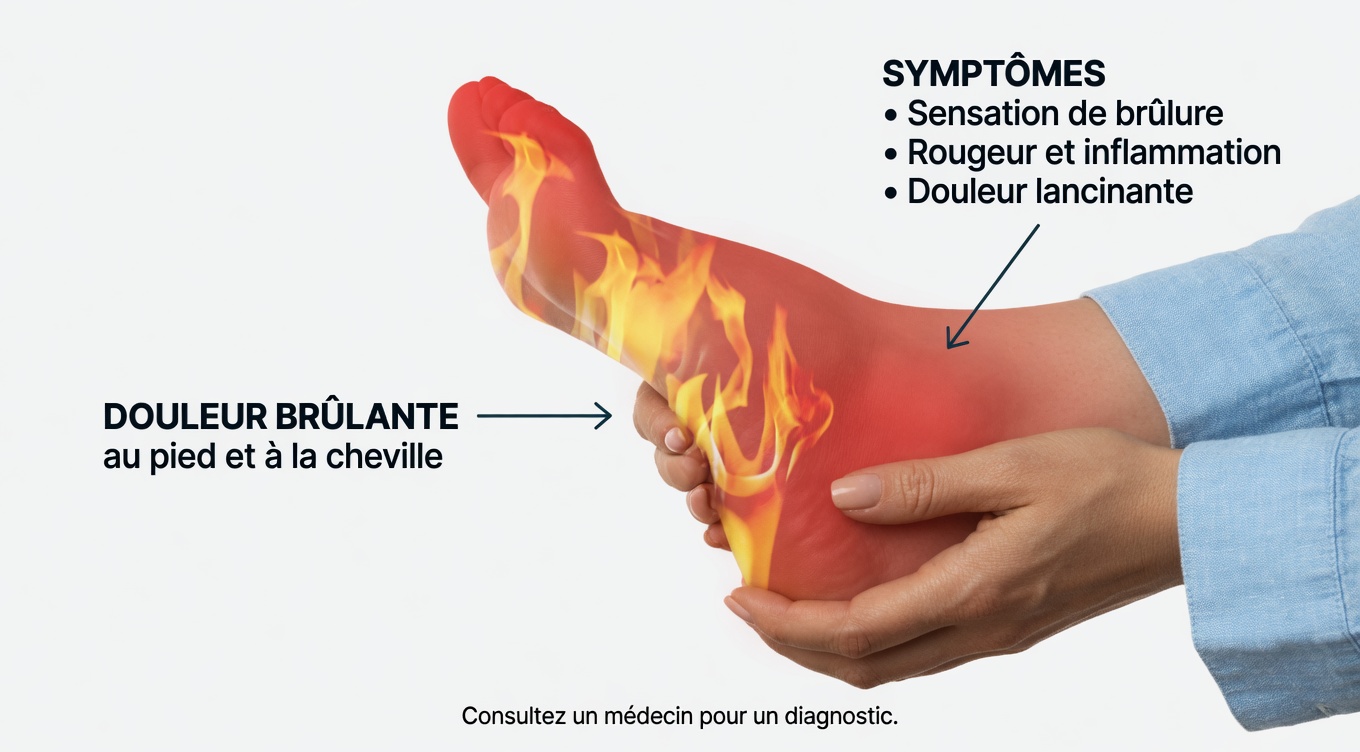
Sensation de brûlure ou de chaleur dans les pieds (souvent la nuit)
- Beaucoup décrivent une brûlure plus marquée au repos ou en position allongée. La journée, l’activité détourne l’attention ; le soir, la gêne devient plus évidente. Les draps peuvent même devenir irritants.
-
Picotements persistants (« fourmis », « aiguilles »)
- Souvent parmi les premiers symptômes, démarrant aux orteils ou au bout des doigts. Cela peut apparaître par épisodes, mais reflète une activité nerveuse anormale.
-
Engourdissement progressif ou diminution du ressenti
- Certaines zones deviennent moins sensibles au toucher, à la douleur ou à la température. Cela augmente le risque de petites blessures non détectées (ampoules, frottements, coupures), notamment au niveau des pieds.
-
Décharges soudaines, type « choc électrique »
- Douleurs brèves, vives, en éclair, pouvant survenir sans prévenir. Elles sont parfois associées à l’atteinte de certaines fibres nerveuses ou à une irritation/compression.
-
Diminution de la sensibilité au chaud et au froid (le signe souvent manqué)
- Ne plus bien distinguer le tiède du froid peut être un indicateur important, notamment en cas d’atteinte des petites fibres. Le danger : brûlures (bouillotte trop chaude, eau trop chaude) ou, plus rarement, exposition au froid sans alerte douloureuse.
- Un test simple à domicile (avec prudence) peut attirer l’attention : comparer une sensation tiède (non chaude) et une sensation fraîche sur les pieds, et noter si la différence paraît « atténuée ».
-
Faiblesse musculaire ou impression de lourdeur
- Les mains peuvent perdre en force de préhension ; les jambes peuvent sembler « molles ». Dans certains cas, on observe un steppage (difficulté à relever l’avant du pied), ce qui gêne la marche.
-
Troubles de l’équilibre et instabilité
- Lorsque la sensibilité et la proprioception (la perception de la position du corps) diminuent, la marche peut devenir moins sûre. Des études en analyse de la marche associent la neuropathie à un risque de chute nettement accru.
-
Hypersensibilité au contact (allodynie)
- Un contact léger — vêtements, chaussettes, draps — devient douloureux ou insupportable. Cela provient de signaux nerveux désorganisés.
-
Signes digestifs ou autonomes
- Certaines personnes constatent constipation, ballonnements, ou des étourdissements en se levant (hypotension orthostatique). Ces manifestations concernent les nerfs autonomes.
-
Pieds constamment froids ou mauvaise régulation de la température
- Les pieds peuvent paraître froids même dans un environnement chaud, en lien avec une régulation altérée (parfois confondue avec un problème circulatoire).

À ne pas confondre : explications « banales » vs pistes neuropathiques possibles
-
Brûlure aux pieds
- Souvent attribuée à : arthrose, chaussures serrées
- Peut correspondre à : irritation de petites fibres nerveuses
-
Fourmillements
- Souvent attribués à : « mauvaise circulation »
- Peut correspondre à : signaux nerveux anormaux précoces
-
Engourdissement
- Souvent considéré comme : « l’âge »
- Peut correspondre à : perte de sensibilité protectrice
-
Faiblesse
- Souvent expliquée par : baisse de forme/déconditionnement
- Peut correspondre à : atteinte des nerfs moteurs
-
Instabilité
- Souvent attribuée à : vue, oreille interne
- Peut correspondre à : baisse de la sensibilité et de la proprioception
Un conseil simple : tenir un petit journal de symptômes (moment, intensité, localisation, facteurs déclenchants) pour mieux repérer les répétitions.
Mesures pratiques à envisager dès aujourd’hui
Seul un professionnel de santé peut poser un diagnostic, mais ces actions aident à structurer l’observation et à soutenir une approche préventive :
- Surveiller régulièrement les symptômes, surtout le soir : noter brûlures, picotements, engourdissement, douleurs en éclair.
- Faire un test prudent chaud/froid à la maison : utiliser du tiède (jamais brûlant) et du frais, et observer si la différence est moins nette qu’avant.
- Bouger en douceur : marche, exercices d’équilibre (avec appui si nécessaire) pour soutenir la mobilité et réduire le risque de chute.
- Vérifier l’alimentation : discuter avec votre médecin de l’apport en vitamines B via une alimentation équilibrée (légumes verts, fruits à coque, protéines maigres), et des compléments si pertinent.
- Planifier un point médical : mentionner les signes persistants lors d’une consultation. Selon le contexte, le médecin peut proposer un examen neurologique, des tests de sensibilité, des analyses sanguines ou des examens spécialisés.
Détecter tôt un schéma cohérent permet souvent une prise en charge plus efficace.
Conclusion : le bon réflexe, c’est d’en parler tôt
Reconnaître ces symptômes vous aide à demander conseil plus rapidement, au lieu d’attendre qu’ils s’installent. Beaucoup de personnes de plus de 60 ans conservent une vie active en agissant de manière proactive. Parfois, de simples étapes — suivre ses signes, sécuriser sa marche, consulter — suffisent à améliorer le confort et à préserver l’autonomie.
Foire aux questions (FAQ)
-
Quelles sont les causes possibles de la neuropathie périphérique chez les seniors ?
Elle peut être liée à des modifications nerveuses associées à l’âge, à des maladies fréquentes (dont le diabète), à des carences (notamment vitaminiques), à certains médicaments, ou rester sans cause clairement identifiée (neuropathie dite idiopathique). La fréquence augmente avec l’âge, même sans cause unique. -
Comment évalue-t-on généralement une neuropathie périphérique ?
L’évaluation combine l’histoire des symptômes, l’examen clinique (tests de sensibilité, réflexes, force), parfois des analyses sanguines et, si nécessaire, des examens spécialisés des nerfs. Des outils de dépistage comme le Michigan Neuropathy Screening Instrument peuvent aider à repérer les cas. -
Le mode de vie peut-il soutenir la santé nerveuse ?
Souvent oui : activité physique adaptée, alimentation équilibrée, gestion de la glycémie si concerné, et prudence face aux températures extrêmes (chaud/froid). Discutez toujours d’une stratégie personnalisée avec un professionnel de santé.
Avertissement : cet article est fourni à titre informatif et ne remplace pas un avis médical. Consultez votre professionnel de santé pour un accompagnement adapté à votre situation.